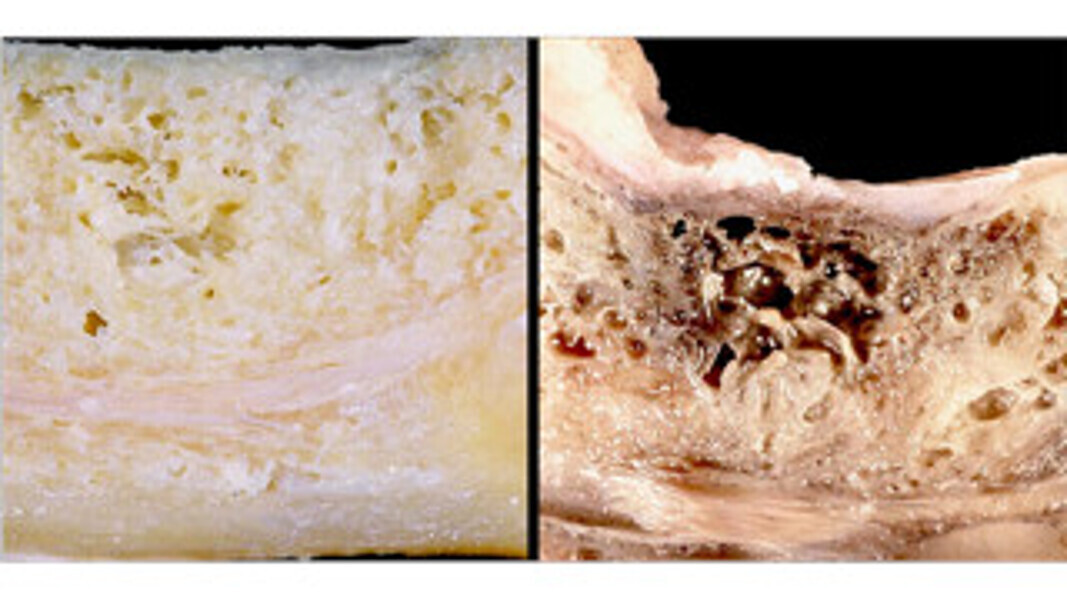
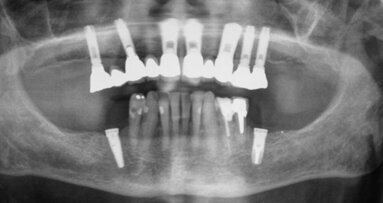
En réalité, la faible densité osseuse et l’ischémie de la moelle osseuse sont des causes majeures de douleurs faciales et d’échecs implantaires jusque-là « inexpliqués ». Malheureusement elles font parties des conditions les plus difficiles à diagnostiquer. Ces symptômes suggèrent une ostéonécrose dégénérative graisseuse de la mâchoire, encore appelée FDOJ (Fatty Degenerative Osteonecrosis of the Jaw [Ostéonécroses dégénératives graisseuses de la mâchoire]).
Ostéonécroses dégénératives graisseuses de la mâchoire
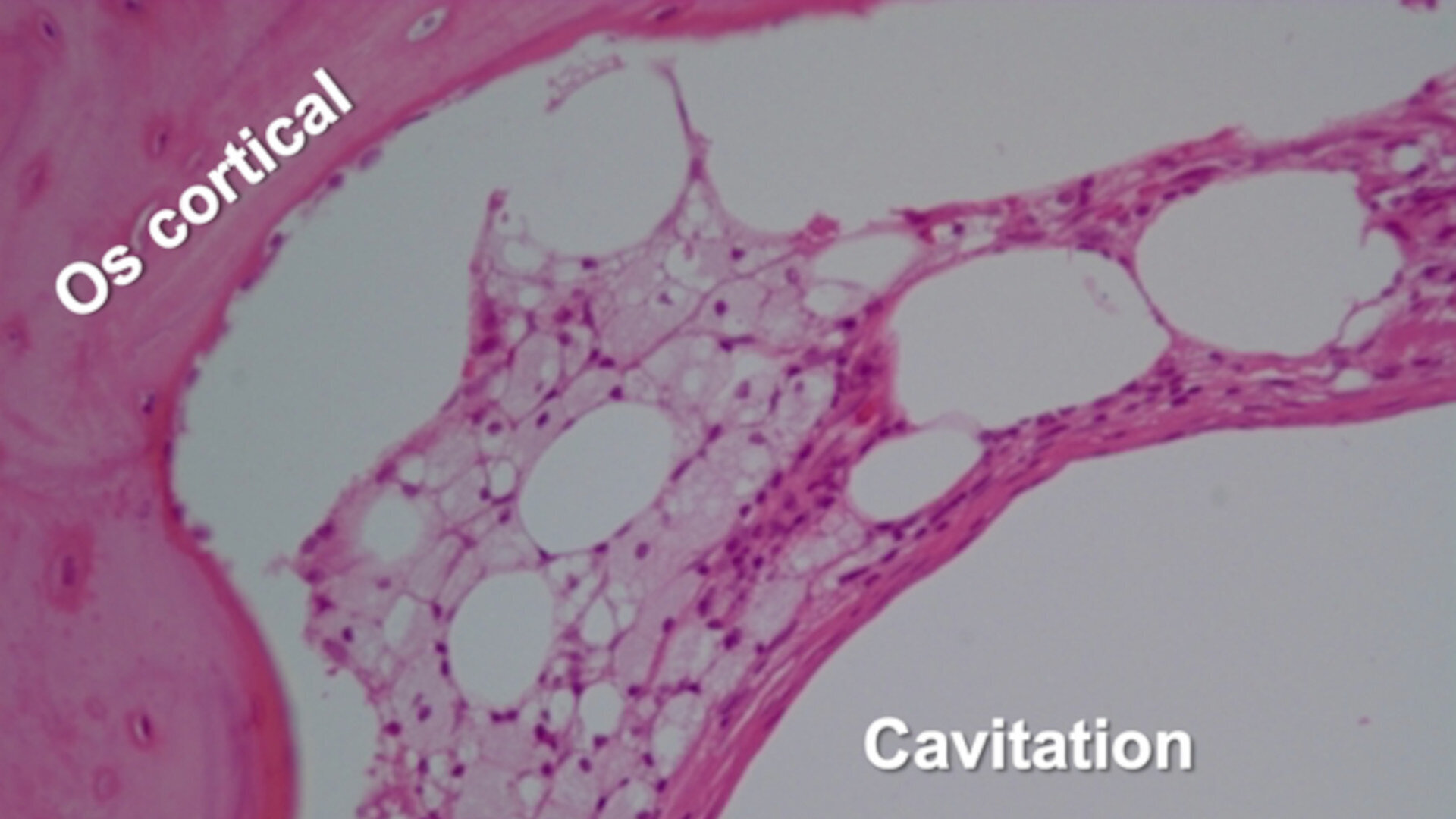
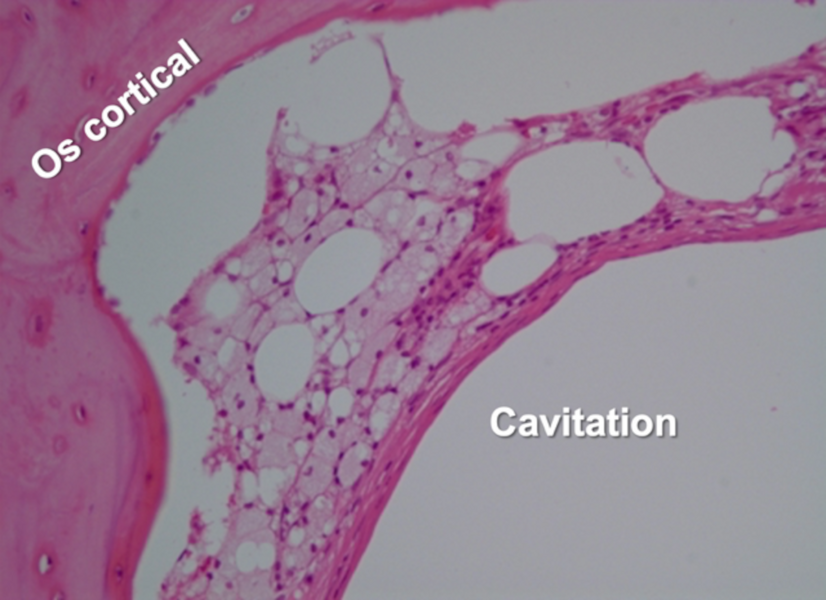
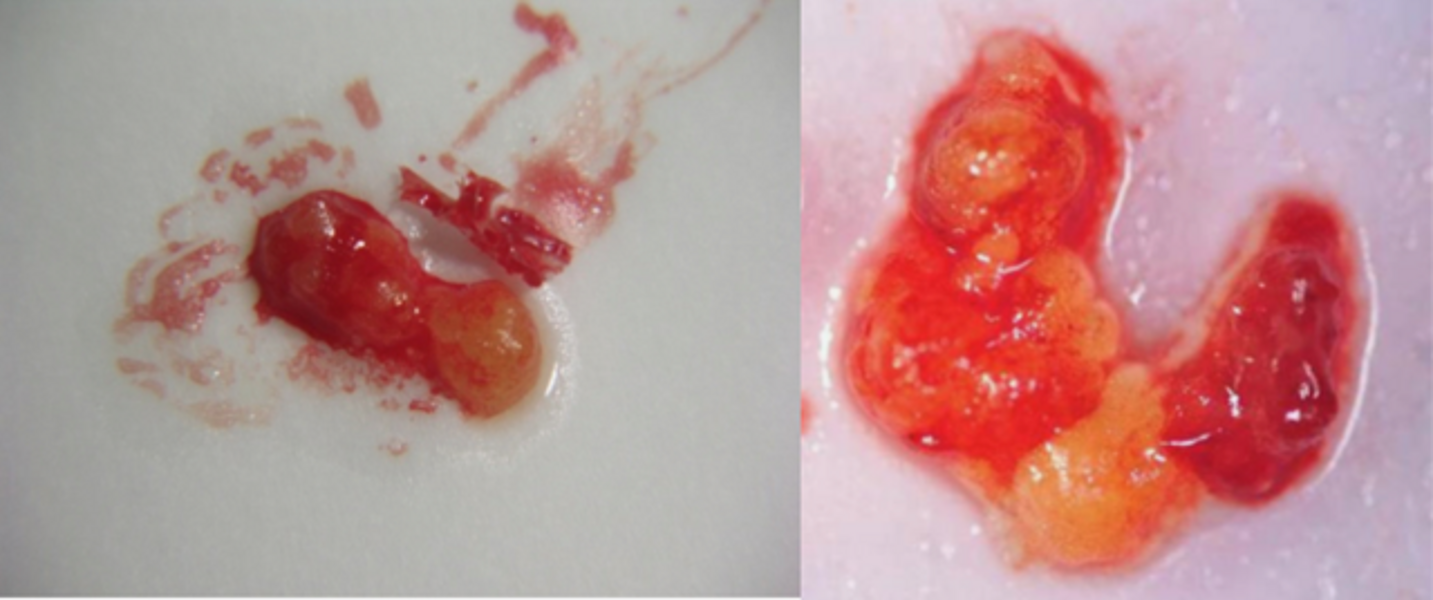
L’histopathologie et les effets neurologiques des FDOJ ont été définis en 1992 par Bouquot.1 Il s’agit de plages de nécroses osseuses avasculaires et aseptiques, associées à un oedème de la moelle osseuse et une possible démyélinisation de la gaine du nerf alvéolaire inférieure. Il en résulte des zones de « cavitations », ou « défauts ostéoporotiques » dans la mâchoire. Histologiquement, l’os trabéculaire est remplacé par des amas graisseux constitués d’adipocytes nécrotiques. On ne retrouve aucuns éléments histologiques de réponse inflammatoire dans les coupes histologiques des zones FDOJ (Fig. 1).
Le terme NICO (pour Neuralgia Induced by Cavitational Osteolytis [Ostéolyse cavitaire induisant une névralgie]) est parfois utilisé mais de façon décriée. En effet, son utilisation est souvent générique pour de nombreuses pathologies mais certaines d’entre elles n’entraînent pas de douleurs.
Ces lésions, même si souvent décrites comme idiopathiques par souci de facilité, sont le plus souvent causées par un « traumatisme » antérieur (une extraction dentaire ou une inflammation du péri-apex dans la plupart des cas) dont la bonne cicatrisation aurait été entravée. Ces zones peuvent rester asymptomatiques et silencieuses plusieurs années. Les FDOJ sont rarement diagnostiquées par les chirurgiens-dentistes à cause des difficultés de mise en évidence par les moyens conventionnels à disposition.
Ostéoimunologie
Utilisé pour la première fois en 2000 par Aaron et Choi,2 le terme ostéoimunologie décrit la science étudiant la communication interconnectée des systèmes osseux et immunitaires, via des cytokines et médiateurs spécifiques.
La cause principale des défauts de cicatrisation menant à un FDOJ semble être majoritairement immunitaire. En effet, le dérèglement immunitaire et donc du métabolisme osseux serait la cause de l’apparition des FDOJ. Les principaux facteurs de risque associés sont les suivants:
- pathologies inflammatoires ou Immunitaires chroniques ;
- déficience en vitamine D3 ;
- ischémie locale de la mâchoire via un mauvais dosage des anesthésiques locaux lors d’un acte dentaire.
Diagnostic
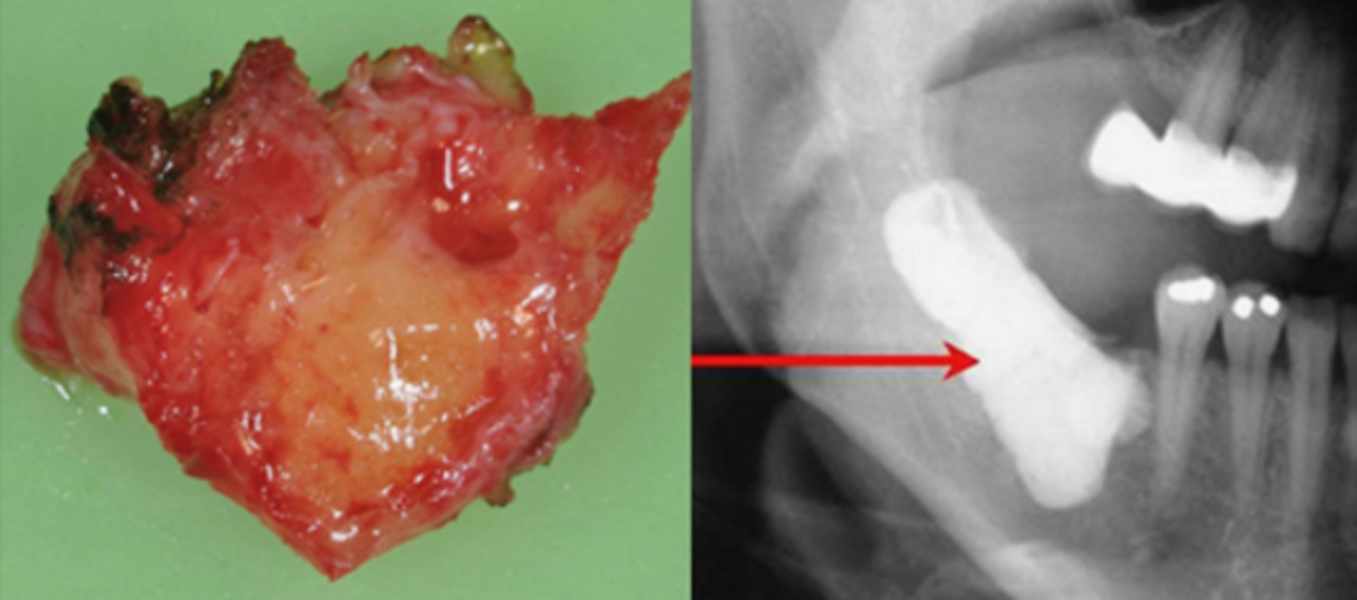
Le défaut de minéralisation des cavitations et la radio-opacité du tissu graisseux dégénéré rendent la détection radiographique de ces lésions quasi impossible. En effet, les FDOJ sont souvent invisibles sur les panoramiques dentaires 2D mais également sur les CBCT (Cone Beam Computed Tomography).3
Les cytokines en cause ne sont ici pas libérées de manière bactérienne ou virale, mais par des déraillements métaboliques persistants des espaces médullaires de la mâchoire. D’un point de vue cellulaire, la hausse de la production de cytokines liée à l’inflammation chronique échappe bien souvent aux mécanismes de régulation de l’organisme. Elles sont impliquées dans le déclenchement de la réponse immunitaire, l’induction d’événements inflammatoires aigus, leur transition vers ou la persistance d’une inflammation chronique, et donc la destruction indirecte des tissus par l’activation des cellules immunitaires et inflammatoires. FDOJ est un processus chronique insidieux et subtil. En effet, les cytokines pro-inflammatoires aiguës typiques (ex : TNF-alpha et IL-6) habituellement recherchées lors des bilans sanguins ne sont pas augmentées. Un des seuls marqueurs retrouvés dans les FDOJ est le RANTES/CCL5.4 Une surpression de ce dernier affecte l’organisme de manière systémique et peut entraîner des processus inflammatoires chroniques et provoquer d’autres mécanismes physiopathologiques.
Des études ont démontré que RANTES est en réalité impliqué dans de nombreuses maladies graves et peut avoir des effets néfastes via le recrutement de cellules immunitaires qui entretiennent des processus inflammatoires tels que l’arthrite, la dermatite atopique, la néphrite, ou la colite.5, 6
RANTES cible le système nerveux central et est capable de promouvoir la sclérose en plaques et la maladie de Parkinson. En ciblant les mastocytes, RANTES est impliqué dans les allergies, l’alopécie et les troubles thyroïdiens.7 RANTES est également excrété par les mélanocytes et accélère la croissance tumorale chez la souris.8
Imagerie TAU
Comme les pathologies médullaires décrites précédemment ne sont généralement pas visibles sur les radiographies conventionnelles, l’utilisation de la TAU (Through-transmission Alveolar Ultrasonography [Ultrasonographie transalvéolaire à transmission traversante]) prends ici tout son sens, afin de visualiser la densité de la mâchoire.
Largement utilisée dans les autres domaines de la médecine, l’échographie à visée bucco-dentaire reste peu connue. Cette technologie a été mise au point en 2000, mais la commercialisation des premiers appareils a vu le jour en 2004. La technologie a largement fait ses preuves depuis.
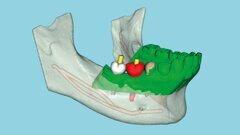
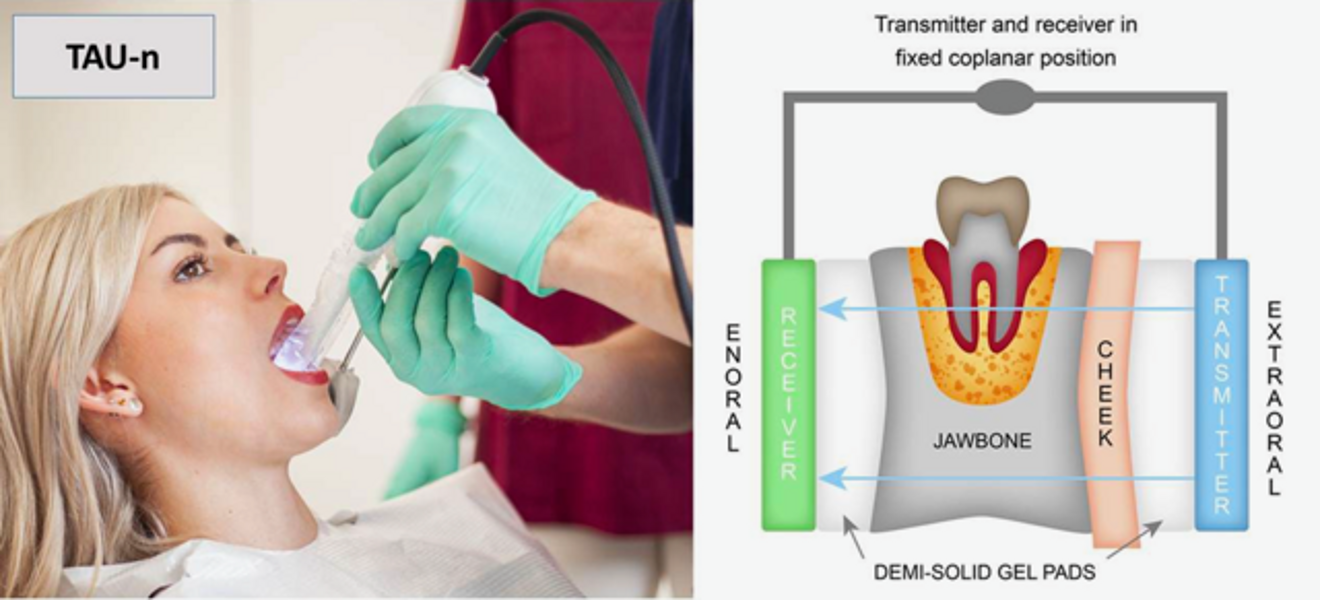
Un de ces appareils se nomme CaviTAU. Il génère une onde ultrasonore dont la propagation dépend des propriétés des milieux qu’elle traverse. Le tissu anormal interfère avec la transmission optimale du son à travers l’os, et permet ainsi la mise en évidence de zones d’anomalies médullaires.
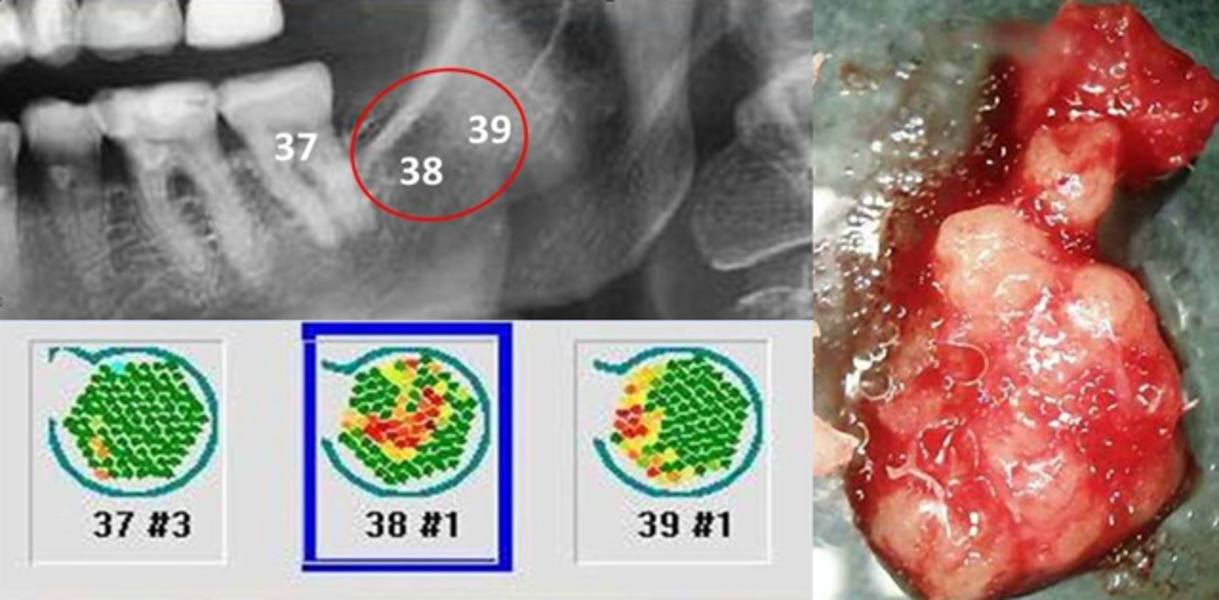
Cette onde est générée par un émetteur extraoral, puis détectée et mesurée par un récepteur intraoral, réunis sur une pièce à main (Fig. 3). Les valeurs enregistrées dans l’unité de mesure TAU-n sont basées sur les données publiées par Wells9 et Njeh.10 Elles sont ensuite retranscrites sur une échelle de couleurs allant du vert (os cortical, os alvéolaire sain et dents/implants/couronnes) au rouge (os spongieux inflammatoire). Les ultrasons sont un moyen efficace mais surtout non invasif et non irradiant, d’évaluer la santé des os maxillaires et leurs changements pathologiques. La présence de métaux (amalgames, couronnes ou implants) n’engendre aucuns artéfacts. Ils permettent entre autres :
- le diagnostic des zones FDOJ dans l’os de la mâchoire ;
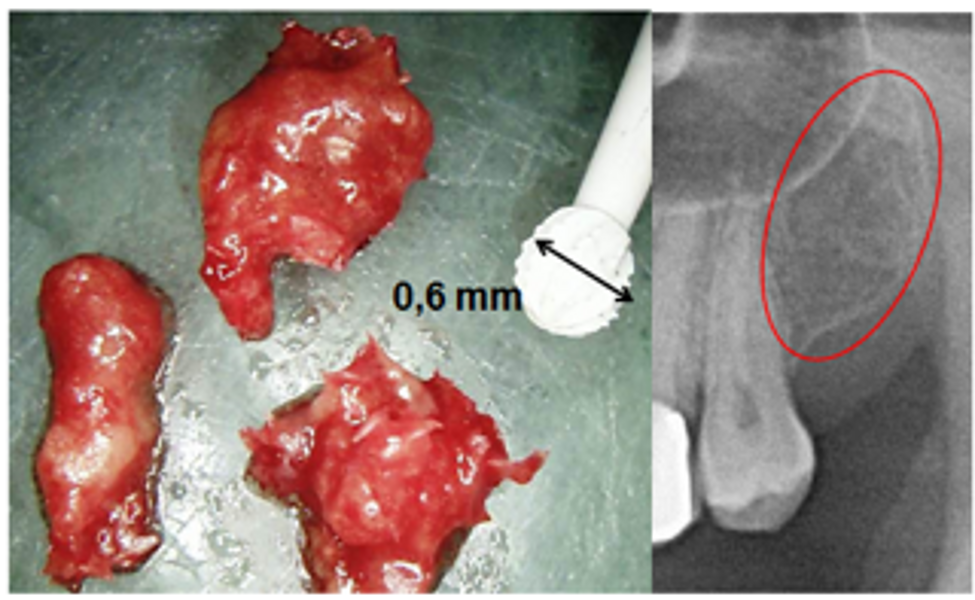
- le diagnostic des kystes et des granulomes périapicaux ;11, 12
- la mesure de la densité et qualité osseuses autour des implants ainsi que le diagnostic des zones de réduction du BIC (Bone to Implant Contact [contact os-implant]) ;13, 14
- la mesure de la densité osseuse des greffons osseux ;
- le contrôle de la cicatrisation osseuse et de l’absence de zones inflammatoires profondes en postopératoire jusqu’à 1 an.15, 16
Le TAU-n est un indicateur fiable de la qualité osseuse et donc de planification d’éventuels traitements de maladies ostéoimmunologiques de l’os, ou implantaires.



 Autriche / Österreich
Autriche / Österreich
 Bosnie Herzégovine / Босна и Херцеговина
Bosnie Herzégovine / Босна и Херцеговина
 Bulgarie / България
Bulgarie / България
 Croatie / Hrvatska
Croatie / Hrvatska
 République tchèque et Slovaquie / Česká republika & Slovensko
République tchèque et Slovaquie / Česká republika & Slovensko
 France / France
France / France
 Allemagne / Deutschland
Allemagne / Deutschland
 Grèce / ΕΛΛΑΔΑ
Grèce / ΕΛΛΑΔΑ
 Hongrie / Hungary
Hongrie / Hungary
 Italie / Italia
Italie / Italia
 Pays-Bas / Nederland
Pays-Bas / Nederland
 Nordique / Nordic
Nordique / Nordic
 Pologne / Polska
Pologne / Polska
 Portugal / Portugal
Portugal / Portugal
 Roumanie & Moldavie / România & Moldova
Roumanie & Moldavie / România & Moldova
 Slovénie / Slovenija
Slovénie / Slovenija
 Serbie et Monténégro / Србија и Црна Гора
Serbie et Monténégro / Србија и Црна Гора
 Espagne / España
Espagne / España
 Suisse / Schweiz
Suisse / Schweiz
 Turquie / Türkiye
Turquie / Türkiye
 Royaume-Uni et Irlande / UK & Ireland
Royaume-Uni et Irlande / UK & Ireland
 International / International
International / International
 Brésil / Brasil
Brésil / Brasil
 Canada / Canada
Canada / Canada
 Amérique latine / Latinoamérica
Amérique latine / Latinoamérica
 États-Unis / USA
États-Unis / USA
 Chine / 中国
Chine / 中国
 Inde / भारत गणराज्य
Inde / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ANASE / ASEAN
ANASE / ASEAN
 Israël / מְדִינַת יִשְׂרָאֵל
Israël / מְדִינַת יִשְׂרָאֵל
 Algérie, Maroc et Tunisie / الجزائر والمغرب وتونس
Algérie, Maroc et Tunisie / الجزائر والمغرب وتونس
 Moyen-Orient / Middle East
Moyen-Orient / Middle East














































To post a reply please login or register