Conseils généraux chez les personnes à risque avant pose d’implants
Chez les personnes à risque, une préparation globale avant la pose d’implants est recommandée afin d’optimiser le terrain biologique et les capacités de cicatrisation. Elle repose notamment sur l’arrêt du gluten et des laitages, associé à un régime hépato-détox, ainsi que sur une supplémentation en vitamine D ou D3/K2, pouvant être accompagnée de sérum de Quinton ou de Levurine Forte et de magnésium.
Un apport suffisant en vitamine C est essentiel, en particulier chez les sujets jeunes, afin de prévenir le scorbut, les rétractions gingivales et la gingivite ulcéro-nécrotique. La gestion du stress oxydatif constitue un autre pilier de la préparation, avec l’utilisation d’antioxydants tels que le coenzyme Q10, le zinc, le lycopène, les polyphénols du thé vert et le resvératrol du vin rouge, dont l’effet sur l’accélération de la cicatrisation a été mis en évidence.
L’équilibre du microbiote buccal et intestinal doit également être soutenu, notamment par Oralspectrum associé à Lactospectrum ou Ecogastryl (laboratoire Le Stum), ainsi que par la prise en charge d’éventuelles parasitoses. Enfin, une détoxification des métaux lourds, liée notamment au tabac ou à la corrosion des métaux dentaires, et une amélioration de l’hygiène de vie globale, incluant la gestion du stress, des émotions et des addictions, l’activité physique, la relaxation et, si nécessaire, un accompagnement psychothérapeutique, complètent cette approche pré-implantaire.
Microbiote buccal Oralspectrum
Oralspectrum est un complément alimentaire destiné au soutien du microbiote buccal, associant des probiotiques, une levure et de la vitamine C. Sa formulation comprend des agents de charge (isomalt), des édulcorants dont le xylitol, ainsi qu’un mélange de quatre souches de bactéries probiotiques — Lactobacillus paracasei, Lactobacillus helveticus, Lactobacillus rhamnosus et Bifidobacterium longum — complété par la levure Saccharomyces boulardii, de la vitamine C (acide L-ascorbique) et un arôme naturel.
Pour une prise quotidienne de deux sticks, l’apport nutritionnel correspond à 210 mg d’un complexe associant quatre souches probiotiques et Saccharomyce boulardii, garantissant au minimum 4 milliards d’unités formant colonie (UFC), ainsi qu’à 48 mg de vitamine C, soit 60 % des apports de référence.
Prise en charge naturelle de l’inflammation chronique
La prise en charge naturelle de l’inflammation chronique repose en première intention sur le rééquilibrage d’une alimentation saine et anti-inflammatoire, avec une réduction des acides gras saturés et trans, reconnus pour leur effet pro-inflammatoire. Le recours au jeûne et au jeûne intermittent peut également être envisagé comme soutien métabolique. Le rééquilibrage du microbiote buccal constitue un levier complémentaire, notamment par l’utilisation d’Oralspectrum, tandis que la réponse immunitaire peut être renforcée par Ergogastryl. Enfin, la correction des déséquilibres en micronutriments impliqués dans les processus inflammatoires — acides gras, acides aminés, vitamines, minéraux et oligo-éléments — est essentielle, avec un apport ciblé associant notamment Levurine Forte et vitamine D3/K2.
Importance des oméga-3
Les oméga-3 sont prescrits pour leur capacité à réduire l’inflammation et à jouer un rôle régulateur majeur dans les processus d’ostéolyse. Leur efficacité est scientifiquement démontrée, avec une diminution du saignement gingival, de la profondeur des poches parodontales et de la mobilité dentaire, ainsi qu’une action antibactérienne.
Ils se présentent principalement sous forme d’EPA et de DHA, issus des poissons gras tels que le saumon, le hareng, le maquereau ou la sardine, ou sous forme d’ALA d’origine végétale (cameline, lin, colza, noix), précurseur de l’EPA et du DHA, dont la conversion peut être limitée en cas de carences en magnésium ou en fer, de diabète ou d’hypothyroïdie. Leur efficacité dépend également de la qualité de la mastication, de l’assimilation intestinale et de la fonction hépato-biliaire, une action prolongée en bouche favorisant l’activité de la lipase salivaire. À l’inverse, les oméga-6 exercent un effet pro-inflammatoire par vasodilatation, alors que les oméga-3 réduisent la vasodilatation et la perméabilité vasculaire, à une posologie d’environ 3 g par jour. L’équilibre entre oméga-6 et oméga-3 est déterminant, avec un ratio idéal inférieur ou égal à 3:1, bien que l’alimentation occidentale atteigne fréquemment 15:1. Les oméga-3 limitent l’activité des ostéoclastes, réduisent la synthèse des médiateurs inflammatoires, stimulent le recrutement des cellules immunitaires et écourtent la durée et l’intensité de l’inflammation, contribuant ainsi à une meilleure cicatrisation et à la préservation osseuse. Ils favorisent également la production de résolvines, marésines et protectines, molécules impliquées dans l’inversion de la perte osseuse, et peuvent être apportés notamment via des produits riches en oméga-3, tels que la gamme « Bleu, Blanc, Cœur » du laboratoire Norsan.
Précautions et conseils nutritionnels associés
Il est important de souligner que, malgré leur intérêt, les oméga-3 ne remplacent pas le traitement local qui doit être poursuivi. Avant d’augmenter la consommation d’oméga-3, il convient de réduire dans l’alimentation les apports en acides gras saturés et en acides gras trans (présents notamment dans les grillades et fritures), ainsi que le sucre, qui favorise la production de radicaux libres et contribue au stress oxydatif, alimentant ainsi l’inflammation chronique systémique. Par ailleurs, pendant toute la durée de l’intégration implantaire, il est recommandé de supprimer le gluten et les produits laitiers chez les sujets à risques.
Types d’oméga-3 et adaptations selon le profil du patient
La question des différents types d’oméga-3 est particulièrement pertinente chez les patients végétariens, qui sont nombreux en pratique clinique. Lorsqu’une supplémentation en oméga-3 d’origine végétale, sous forme d’ALA, est envisagée, il est essentiel de veiller à un équilibre adéquat avec les oméga-6 afin de permettre la conversion efficace de l’ALA en EPA et DHA. Cette transformation dépend également de la présence de cofacteurs tels que le magnésium et le fer, ainsi que de l’absence de troubles tels qu’une hypothyroïdie. La capacité d’assimilation doit par ailleurs être évaluée, en tenant compte notamment de la qualité de la mastication et du fonctionnement des enzymes digestives.
La maladie parodontale s’accompagne d’une élévation des médiateurs pro-inflammatoires et entraîne une destruction osseuse ainsi que des tissus de soutien, notamment les ligaments et les gencives. Il est donc essentiel de rappeler que toute maladie parodontale doit être stabilisée avant la pose d’un implant. Dans ce contexte, le laboratoire Norsan propose des oméga-3 EPA et DHA extraits d’algues, d’origine végétale, offrant une alternative adaptée aux patients végétariens et permettant une efficacité optimale, y compris en cas de déficits en magnésium ou en fer, d’hypothyroïdie ou d’excès d’oméga-6.
Vitamine D3/K2
Une alimentation riche en minéraux constitue une base essentielle, mais leur assimilation nécessite la vitamine D, tandis que leur fixation adéquate dans les tissus dépend de la vitamine K2. L’association vitamine D3/K2 contribue ainsi au maintien de la santé osseuse, favorise une coagulation physiologique équilibrée, participe aux processus de régénération cellulaire et soutient le système immunitaire.
La vitamine K2 joue un rôle central dans la formation osseuse en limitant l’activité des ostéoclastes, renforçant la qualité et la densité de l’os. Elle active l’ostéocalcine, protéine clé de la fixation du calcium à la matrice osseuse, et stimule également la synthèse du collagène osseux. La vitamine D3, à la fois vitamine et pro-hormone, favorise l’absorption intestinale du calcium et du phosphore et intervient directement dans le métabolisme de l’os, des dents et des muscles, contribuant ainsi à une structure osseuse solide et fonctionnelle.
Le zinc
Le zinc est un oligo-élément essentiel, présent à environ 30 % dans les os et 60 % dans les muscles, et qui doit être apporté quotidiennement puisqu’il n’est pas stocké par l’organisme (environ 10 mg/j, notamment sous forme de bisglycinate). Il joue un rôle clé dans l’immunité, en particulier dans le fonctionnement des lymphocytes T, et dans la cicatrisation en participant à la réparation des tissus. Doté de propriétés antioxydantes et anti-inflammatoires, il contribue à réduire le stress oxydatif et certains marqueurs inflammatoires tels que la CRP et les interleukines. Le zinc intervient également dans les fonctions cognitives, la régulation de l’humeur et du stress, ainsi que dans le métabolisme de la vitamine A, essentiel à la reconstruction cellulaire et à la cicatrisation de la peau, des muqueuses et du tissu conjonctif. Les besoins sont généralement plus élevés chez les hommes, notamment chez les végétariens (7 à 14 mg/j), et peuvent être couverts par une alimentation riche en zinc, incluant notamment les huîtres, le germe de blé, le foie de veau, la viande de bœuf, le sésame, le pavot, les graines de courge, les shiitakés, le crabe, la langouste et les lentilles.
Mention spéciale au sujet du stress chronique
Le stress met le corps en acidose (équilibre acido-basique), l’acidose détache le calcium des structures minérales du corps (os, dents) pour le maintien du pH du sang. Cela crée un terrain favorable aux polycaries, à l’ostéoporose et à la non-intégration implantaire.
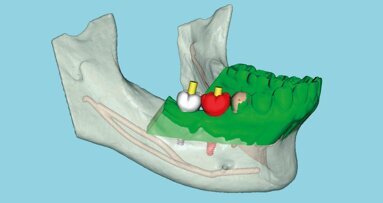
Prescription avant la pose d’implant
Avant la pose d’un implant, idéalement durant les trois mois suivant une extraction, une prescription de soutien peut être mise en place afin d’optimiser le terrain biologique et la cicatrisation. Elle comprend une tisane anti-acide (La Royale), à raison d’une tasse par jour quatre jours par semaine, associée à une supplémentation quotidienne en vitamine D3/K2 (Copmed, un gel par jour) et en oméga-3 (Norsan, quatre capsules par jour) pour soutenir l’inflammation et le métabolisme osseux. Le protocole est complété par Levurine Forte (Copmed, deux gélules le matin) pour l’équilibre intestinal, ainsi que par Oralspectrum (Le Stum, un stick matin et soir à laisser fondre sous la langue) afin de favoriser l’équilibre de la flore orale.
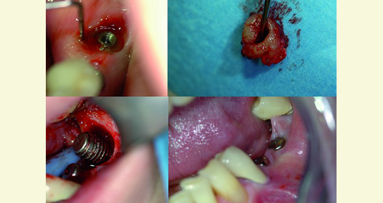
Prescription pour accompagner la pose de l’implant
Pour accompagner la pose de l’implant, une prescription de soutien peut être instaurée afin de limiter le traumatisme chirurgical, l’inflammation, l’œdème et la douleur, tout en favorisant la cicatrisation.
Elle associe un protocole homéopathique comprenant Arnica 5CH (traumatisme), Ruta 5CH (os) et Staphysagria 5CH (gencive), à raison de deux granules de chaque toutes les deux heures pendant les 48 heures suivant l’intervention, puis matin et soir durant les six jours suivants. En complément, la bromélaïne est administrée pour son action anti-œdème (un comprimé matin, midi et soir au cours des repas, deux jours avant l’intervention et pendant huit jours après), ainsi que la Curcucétine pour son effet anti-inflammatoire (deux jours avant l’intervention puis jusqu’à disparition de la douleur, à raison de deux comprimés avant le repas principal). La formule Weleda 366 Imaver diluée (Argentum metallicum D30 et Echinacea angustifolia D6) est utilisée pour son action antibactérienne, à raison de quinze gouttes trois fois par jour pendant dix jours, en débutant le matin de l’intervention. Le protocole est complété par l’application locale de Cicadental spray, un mélange d’huiles essentielles cicatrisantes, antalgiques, anti-inflammatoires et antibactériennes, pulvérisé plusieurs fois par jour sur la zone d’extraction sans rinçage. En cas de douleur persistante, les gélules Dolorès (reine-des-prés, saule et cuivre) peuvent être ajoutées selon les besoins, et en cas d’hématome, une application locale d’huile essentielle d’hélichryse italienne est recommandée deux à quatre fois par jour.
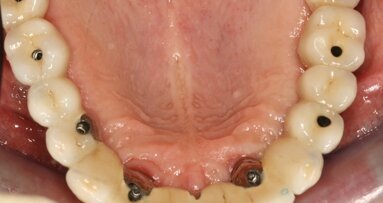
Prescription postopératoire pour stimuler l’intégration de l’implant
En phase postopératoire, une prescription spécifique peut être mise en place afin de stimuler l’intégration de l’implant et de soutenir la régénération tissulaire sur le long terme. Elle repose sur l’administration de Tricatione (Le Stum), à raison de deux gélules matin et soir au milieu des repas pendant quatre mois, associée à Oralspectrum (Le Stum), avec un stick à laisser fondre sous la langue le matin après le petit déjeuner, bouche propre, et un stick le soir au coucher, afin de soutenir l’équilibre de la flore orale. Le protocole est complété par Symphytum 15CH et Arnica 30CH, à raison de trois granules de chaque à laisser fondre sous la langue le matin à jeun, pour favoriser respectivement la régénération osseuse et la réparation post-traumatique. Chez les personnes présentant une déminéralisation, il est recommandé de poursuivre en complément la prise de Levurine Forte.



 Autriche / Österreich
Autriche / Österreich
 Bosnie Herzégovine / Босна и Херцеговина
Bosnie Herzégovine / Босна и Херцеговина
 Bulgarie / България
Bulgarie / България
 Croatie / Hrvatska
Croatie / Hrvatska
 République tchèque et Slovaquie / Česká republika & Slovensko
République tchèque et Slovaquie / Česká republika & Slovensko
 France / France
France / France
 Allemagne / Deutschland
Allemagne / Deutschland
 Grèce / ΕΛΛΑΔΑ
Grèce / ΕΛΛΑΔΑ
 Hongrie / Hungary
Hongrie / Hungary
 Italie / Italia
Italie / Italia
 Pays-Bas / Nederland
Pays-Bas / Nederland
 Nordique / Nordic
Nordique / Nordic
 Pologne / Polska
Pologne / Polska
 Portugal / Portugal
Portugal / Portugal
 Roumanie & Moldavie / România & Moldova
Roumanie & Moldavie / România & Moldova
 Slovénie / Slovenija
Slovénie / Slovenija
 Serbie et Monténégro / Србија и Црна Гора
Serbie et Monténégro / Србија и Црна Гора
 Espagne / España
Espagne / España
 Suisse / Schweiz
Suisse / Schweiz
 Turquie / Türkiye
Turquie / Türkiye
 Royaume-Uni et Irlande / UK & Ireland
Royaume-Uni et Irlande / UK & Ireland
 International / International
International / International
 Brésil / Brasil
Brésil / Brasil
 Canada / Canada
Canada / Canada
 Amérique latine / Latinoamérica
Amérique latine / Latinoamérica
 États-Unis / USA
États-Unis / USA
 Chine / 中国
Chine / 中国
 Inde / भारत गणराज्य
Inde / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ANASE / ASEAN
ANASE / ASEAN
 Israël / מְדִינַת יִשְׂרָאֵל
Israël / מְדִינַת יִשְׂרָאֵל
 Algérie, Maroc et Tunisie / الجزائر والمغرب وتونس
Algérie, Maroc et Tunisie / الجزائر والمغرب وتونس
 Moyen-Orient / Middle East
Moyen-Orient / Middle East



















































To post a reply please login or register