Dans certains cas, ces techniques ne sont ni souhaitées ni souhaitables ou ont déjà été tentées mais sans un succès complet. Une approche prometteuse développée en 2005 à l’aide d’instruments conçus à cet effet (Ostéotenseurs ; Visy, France), pour réaliser une ostéogenèse par mini distraction suivie d’un calosseux post traumatique, permet souvent d’éviter la nécessité d’une greffe avant la pose de l’implant. Cette technique a été introduite par le Dr Gérard Scortecci dans le cadre du programme d’implantologie basale de la faculté de médecine de Nice (France). En bref, le concept repose sur l’activation de la bio réaction du patient au traumatisme pour améliorer l’apport sanguin initial, le volume osseux et la densité osseuse. Cette méthode est utile pour la préparation du site osseux receveur avant une greffe d’os autologue, et pour la mise en place de matériaux de comblement, de membranes et d’implants dentaires de substitution osseuse, avec des résultats plus prévisibles.
Principe d’action
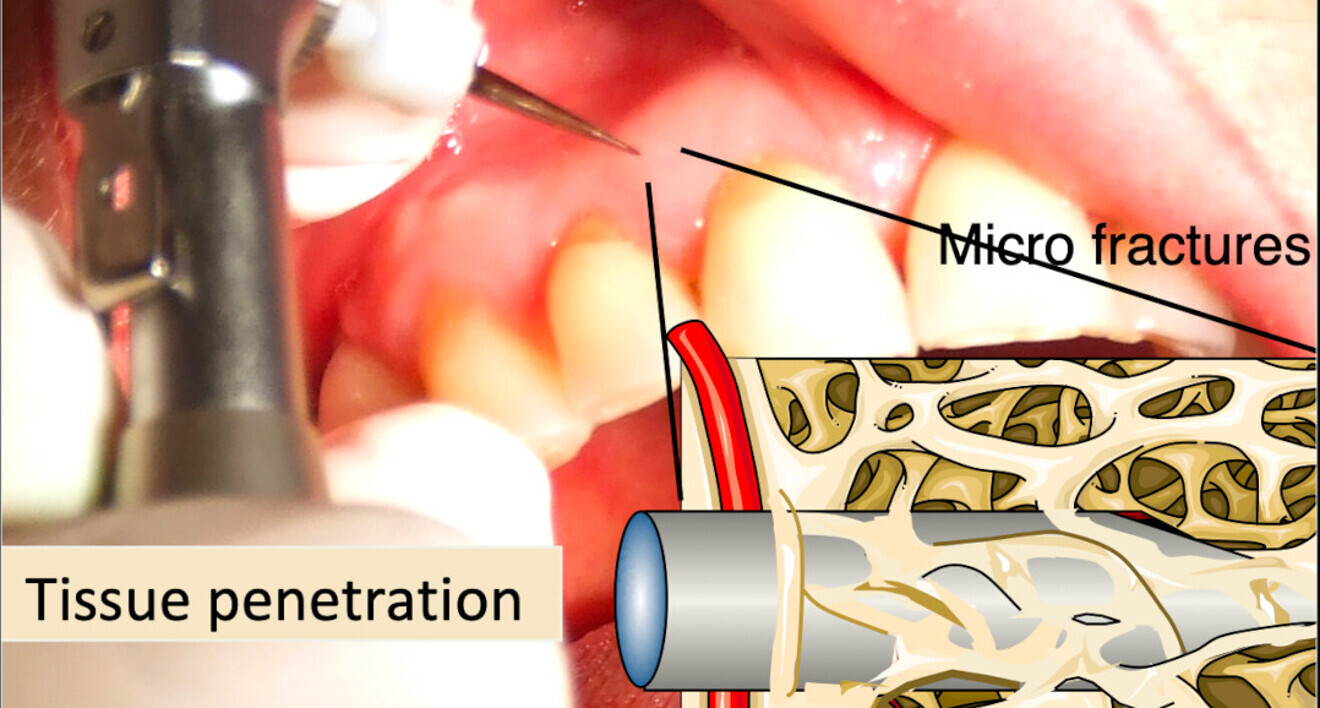
Le but des ostéotenseurs est de provoquer une blessure osseuse déclenchant un recrutement massif de cellules souches dans le site prévu, celles-ci vont initier ainsi une néoangiogénèse et une ostéogénèse (cal de réparation osseuse dans la médullaire elle-même).
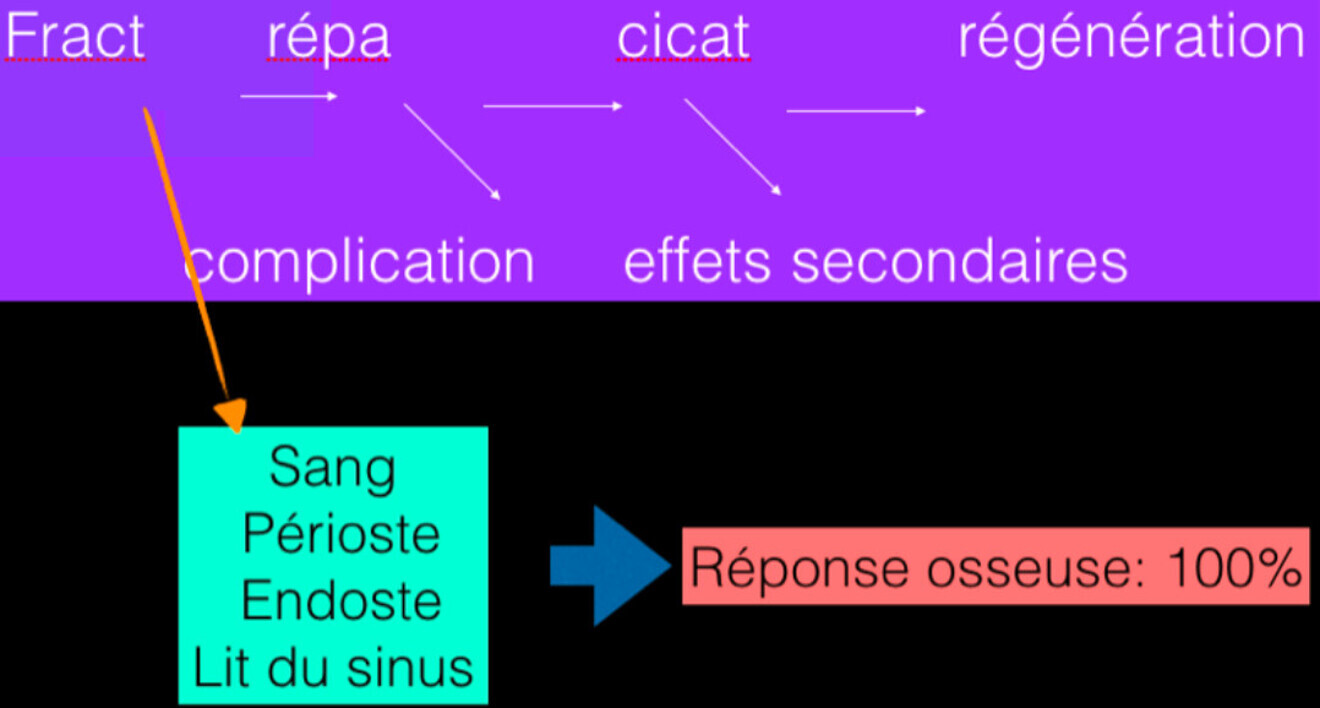
Histologiquement, la micro-fracture va activer une réponse inflammatoire :
- en 3 mn formation d’un caillot sanguin ;
- dès la sixième heure les fibroblastes issus des cellules souches vont envahir le caillot sanguin ;
- puis les macrophages 1 et 2 entrent en scène en phagocytant les débris cellulaires et les cellules mortes, il s’agit d’une action concomitante : polynucléaires neutrophiles, ostéoclastes et macrophages ;
- en trois jours, le mécanisme de la cicatrisation de la plaie est en route avec cette présence des polynucléaires neutrophiles, des lymphocytes et des macrophages ;
- enfin le mécanisme de la néo-angiogenèse vient prendre le relais avec l’arrivée des cellules souches endothéliales (qui ta pissent l’intérieur des vx) ;
- et la régénération osseuse peut débuter avec l’arrivée des progéniteurs d’ostéoclastes et d’ostéoblastes issus des cellules souches : les ostéoblastes et les ostéoclastes fonctionnent en couple ;
- les ostéoclastes activent la pompe à protons (protéines) qui agit sur les collagénases (baisse du pH) en déminéralisant la matrice osseuse (hydroxyapatite), ces ostéoclastes forent l’os et derrière les vais seaux suivent : c’est une phase catabolique qui dure jusqu’au jour 21. Elle correspond au ramollissement de la matrice osseuse ce qui nous intéresse pour la « prise » de nos greffes.
Matériel
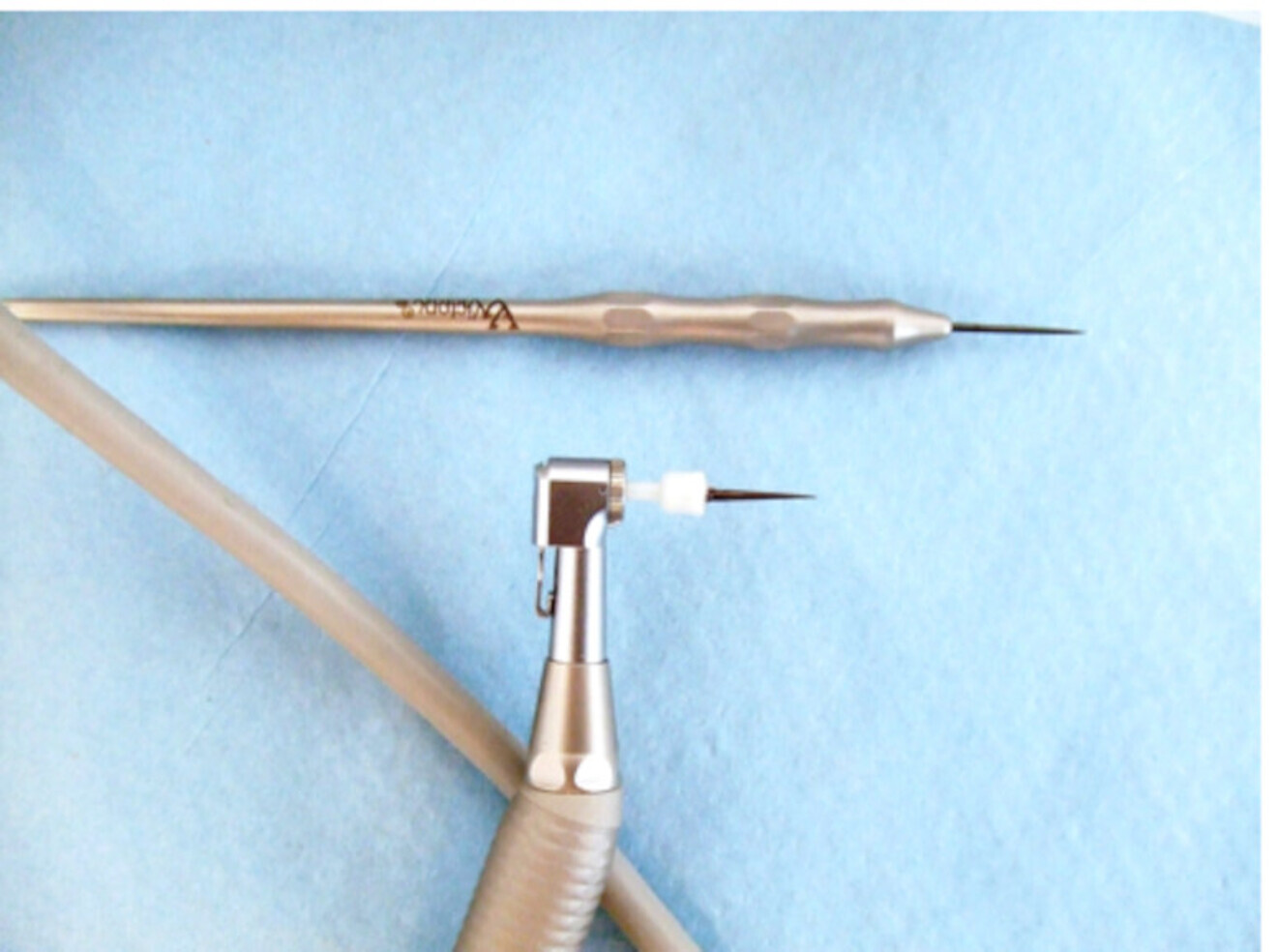
Les premières ostéotensions vraies furent pratiquées de façon transmuqueuse avec des aiguilles à insuline. Ce système quoique artisanal donna de bons résultats qui provoquèrent le développement de vrais ostéotenseurs.
Il s’agit à présent d’instruments manuels et rotatifs. Ils sont réalisés en acier inox recouvert d’une couche de carbone diamant, et présentent une pointe très effilée afin de pénétrer l’os facilement.
Le recouvrement en carbone diamant évite la pollution métallique du site osseux.
L’énorme avantage des ostéotenseurs est le fait de pouvoir les utiliser à ciel fermé, ce qui évite de devoir lever un lambeau mucopériosté, et donc de priver la corticale osseuse de son irrigation.
Le fait de ne pas supprimer cette micro-vascularisation permet une réparation vraie, rapide et de meilleure qualité. De plus, ce ciel fermé évite de bactériser le site, alors qu’on désire une réparation la plus aseptique possible.
Utilisation
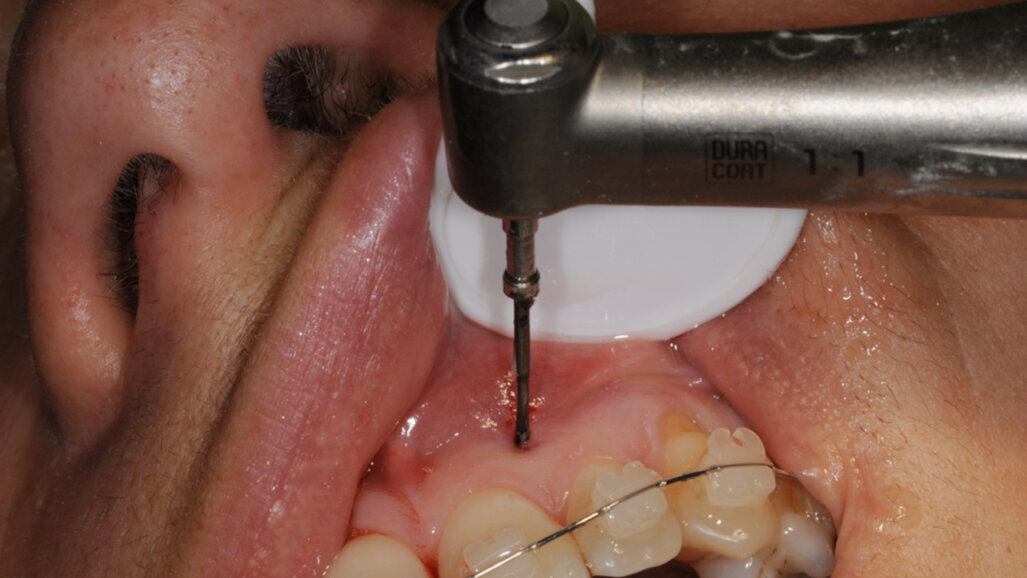
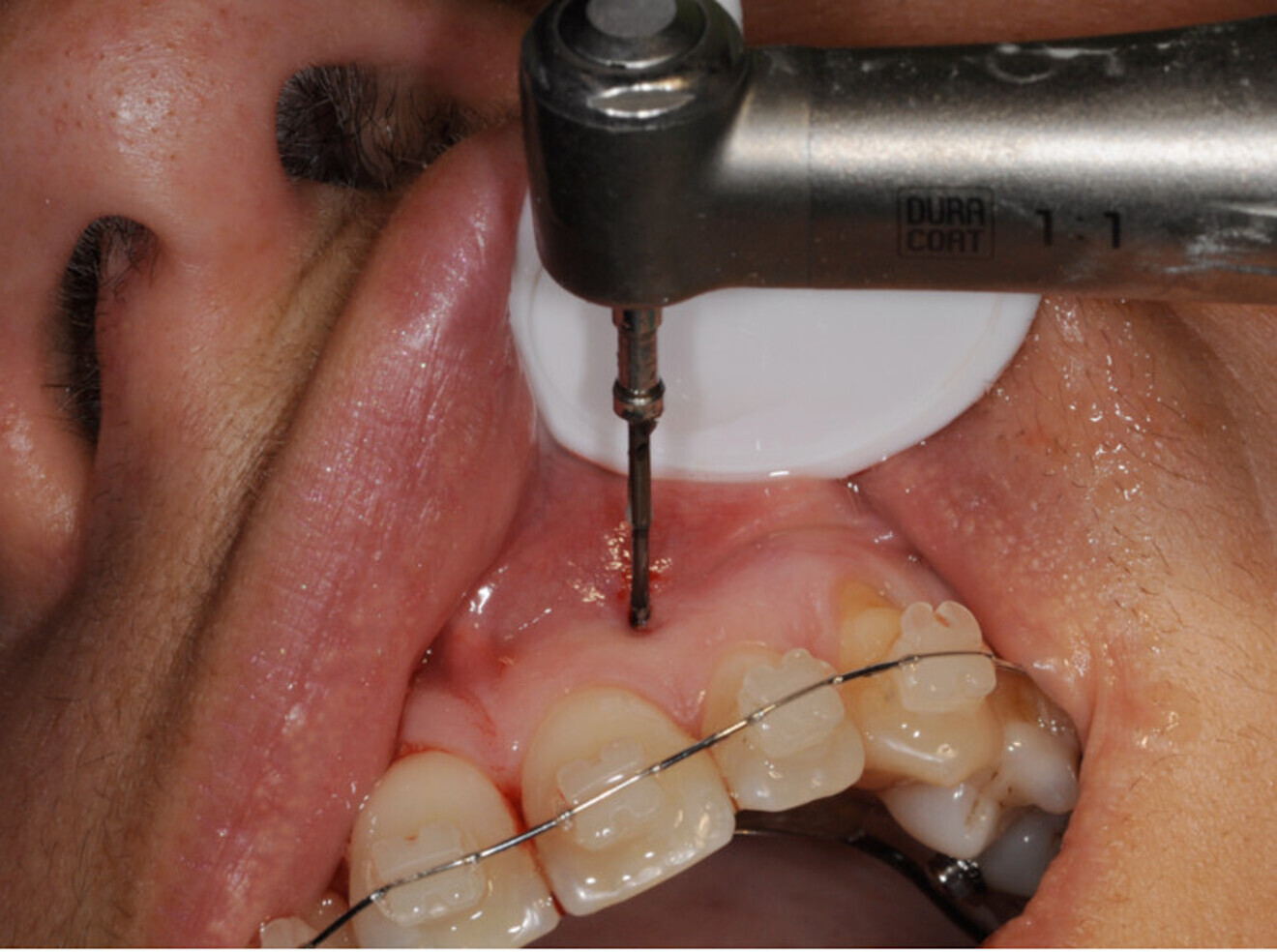
On donnera au patient un flash d’amoxycilline de 2 gr une heure avant l’ostéotension, afin d’éviter une trop grande entrée de bactéries dans l’os que l’on veut stimuler. Une simple anesthésie locale (une ½ carpule) après une désinfection de la muqueuse de la zone à ostéotenser sera suffisante.
On commencera ensuite à tester avec les instruments manuels la densité de la corticale osseuse.
Si la densité est faible et que la corticale est aisément passée, on n’utilisera que les instruments manuels. Au contraire face à une corticale dure ou à un os dense, on utilisera les instruments rotatifs sur CA à 20 000 t/min sous irrigation. Pour ces instruments rotatifs, il faut disposer sur l’instrument une butée active, afin d’éviter de léser des structures anatomiques comme le nerf dentaire inférieur.
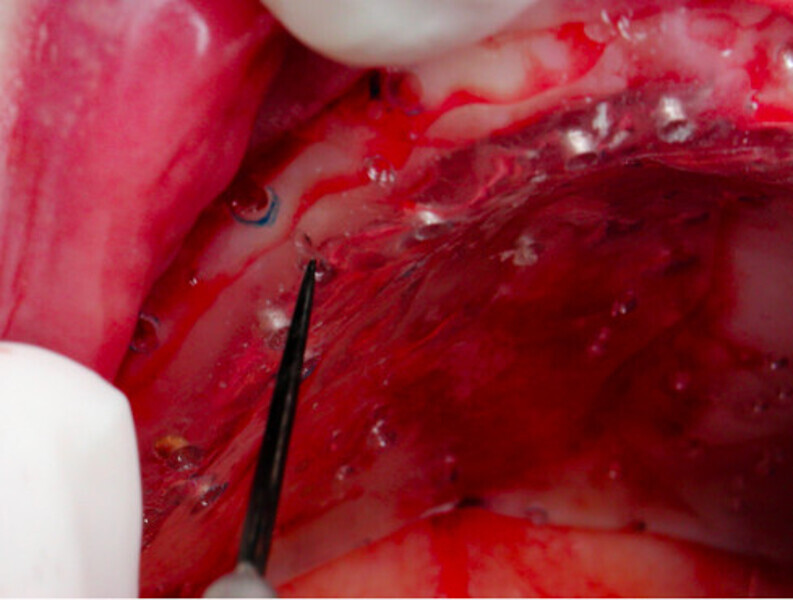
On pratique une série de piquages de 4 à 6 mm sur le sommet de la crête alvéolaire édentée, une deuxième du côté lingual ou palatin, et une troisième du côté vestibulaire à une distance de la crête comprise entre 4 et 8 mm.
Ne pas descendre sous 2 mm entre le sommet de crête et les piquages latéraux, afin d’éviter de séparer la crête de son lit osseux.
Timing
Selon le timing adopté, on va rechercher soit la diminution de densité d’os de type I soit l’augmentation de densité de l’os de type IV.
Pour diminuer la densité de l’os, on attendra moins de 21 jours après la séance d’ostéotension pour pratiquer l’intervention désirée, car vers 21 jours on atteint le pic maximal du remaniement osseux d’ostéoclasie.
Pour augmenter la densité de l’os, on attendra au contraire 45 jours pour avoir dépassé le pic d’ostéoclasie et récupéré un os plus dense. On testera ce retour en densité par une seconde séance d’ostéotenseurs et si la densité s’avère insuffisante, on attendra encore 45 jours supplémentaires.
On pratiquera une dernière séance d’ostéotension 45 jours après la seconde. Cette troisième séance d’ostéotension pourra soit donner un os suffisamment dense pour passer à l’acte, soit donner lieu à un dernier délai d’attente de 45 jours. On se limite à trois séances maximums car au-delà on n’a pas pu mettre en évidence de gain significatif.
À noter : l’ostéotension d’augmentation de densité osseuse reste valable jusque 120 jours après la dernière séance. Passé ce délai si aucun acte implantaire n’a été réalisé, la densité rechute progressivement.
Indications
Parodontologie
Après avoir traité la pathologie parodontale sur le plan bactérien, on peut restimuler l’os et le ligament par des piquages au niveau des lames osseuses inter-radiculaires. Le but étant une resolidification et une réactivation du parodonte, il est conseillé de contentionner les dents pendant la période, car à 21 jours on passe immanquablement par la phase ostéoclasie.
Orthodontie
On va ici appliquer le piquage au niveau de toutes les lames osseuses inter radiculaires, dans le but de pouvoir mobiliser les dents plus rapidement en profitant du pic d’ostéoclasie à 21 jours, pour activer l’appareillage orthodontique et profiter ainsi d’un mouvement osseux plus net et plus rapide. Cette intervention pourrait remplacer les corticotomies pour accélérer les traitements orthodontiques fixes chez l’adulte, sans avoir recours à une chirurgie à lambeau complet.
Implantologie
Indications à 21 jours
- Os de type I
On veut récupérer la vascularisation afin de pouvoir implanter sans risque de perdre l’implant par nécrose postopératoire de l’os du puits de forage. La zone de prédilection pour ce traitement est la symphyse mentonnière où l’os est souvent quasi avasculaire.
- Expansion de crête
De 2 en 2 mm, puis à la pose de l’implant faire un seul forage avec l’ostéotenseur le plus gros. On va pratiquer une ostéotension sur une crête mince (mais pas inférieure à 3 mm au bord libre) en réalisant un piquage sur la crête elle-même, et sur le pan vestibulaire en mésial et en distal de la zone à expanser. À 21 jours, on pratique un forage en flapless sur la crête, en prenant soin de ne pas se laisser dériver en vestibulaire, et ensuite on place directement un implant spécialement conçu pour expanser la crête en douceur sans le séparer brusquement de son lit palatin. Cet implant FRATEX possède une conformation idéale pour ce type d’expansion car son apex se présente comme une vis d’ostéosynthèse à pas mordant, pour tracter l’implant vers la pro fondeur de l’os, tandis que sa partie col est quant à elle micro filetée, afin d’éviter d’expanser trop brutalement la zone crestale, et ainsi de ne pas la briser.
- Distraction osseuse
Pour pratiquer une distraction osseuse, on va réaliser un piquage de vestibulaire à palatin, de sorte que tout le bloc osseux pourra être distracté à 21 jours, et non pas seulement la moitié de l’épaisseur vestibulaire comme dans les techniques classiques de distraction.
Dans les cas de distraction, il ne faut évidemment pas réaliser de piquage sur la crête osseuse.
Indications à 45 jours
- Tubérosité maxillaire
La tubérosité maxillaire est une zone d’os de classe IV par excellence, surtout chez les personnes âgées. Souvent en plus d’être creuse la tubérosité est graisseuse, on va y pratiquer facilement des ostéotensions en manuel, et souvent à cet endroit les trois séances à 45 jours seront utiles pour récupérer une densité appréciable. Il est très intéressant de pouvoir disposer de cette zone réactivée car elle représente alors un puissant et solide ancrage postérieur.
- Zone molaire mandibulaire
Cette zone présente souvent des corticales épaisses avec une médullaire quasi acellulaire d’où la perte de nombreux cylindres dans cette zone. On y pratiquera une ostéotension manuelle et rotative, en prenant soin de bien apprécier sur la pano ou sur le Dentascan la distance entre la corticale crestale et le canal dentaire inférieur, afin d’éviter de léser le nerf dentaire inférieur.
- Sinus maxillaire
Les sinus maxillaires peuvent prendre une grande expansion suite à l’extraction des dents en rapport avec le plancher par fonte de l’os alvéolaire, mais également par la ventilation importante des sinus (pneumatisation des sinus).
Faisant suite à cela, on trouve souvent des sinus dont la corticale crestale est réduite à 1 ou 2 mm, interdisant la pose de cylindres sans avoir recours à des élévations de membrane et à des comblements sinusiens.
Or, l’ouverture du sinus par un volet latéral, son comblement avec un matériau calcique artificiel ou naturel peut donner lieu à des soucis depuis le moment où le greffon peut s’infecter, jusqu’au moment où il peut se résorber tardivement avec à la clé la perte des implants et des prothèses.
Nous pouvons aussi être en présence de patients ne désirant pas ou ne pouvant pas pour des raisons médicales avoir recours aux greffes, et le recours à la technique d’ostéotension appliquée aux sinus va leur offrir une opportunité de traitement. On va piquer sans ouvrir de lambeau ni de fenêtre dans le sinus, avec pour conséquence que peu de bactéries vont avoir accès au site sinusal, que le faible os cortical résiduel ne sera pas dépériosté et donc pas dévascularisé, ce qui lui permettra de mieux continuer à vivre que si un lambeau était venu lui porter une agression fatale.
On va piquer en passant délicatement de la muqueuse buccale à travers la corticale pour finir par piquer un peu la muqueuse sinusale. Cette technique non invasive va créer un petit saignement sous la muqueuse sinusale et un caillot va s’organiser sous cette muqueuse, et finalement s’ossifier à l’abri des micromouvements, à l’abri des bactéries suite à l’absence de fenestration, et donner finalement une corticale renforcée et une élévation du fond sinusal pouvant atteindre 5 à 8 mm. De plus, on est certain dans ce cas de récupérer de l’os vivant puisque le patient l’a reconstruit lui même suite à cette stimulation.
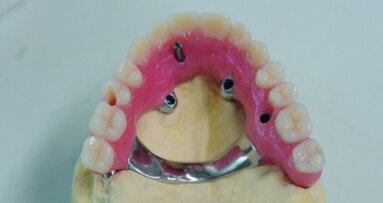
On va pouvoir y poser des cylindres en prenant soin de ne pas forer jusqu’au bout de la hauteur osseuse obtenue en sous sinusal.
De cette manière, en posant l’implant délicatement, on va provoquer encore une petite élévation du fond osseux poussé par l’apex de l’implant. Toutefois, ces cylindres seront actuellement laissés en nourrice 6 à 9 mois avant d’être mis en charge.
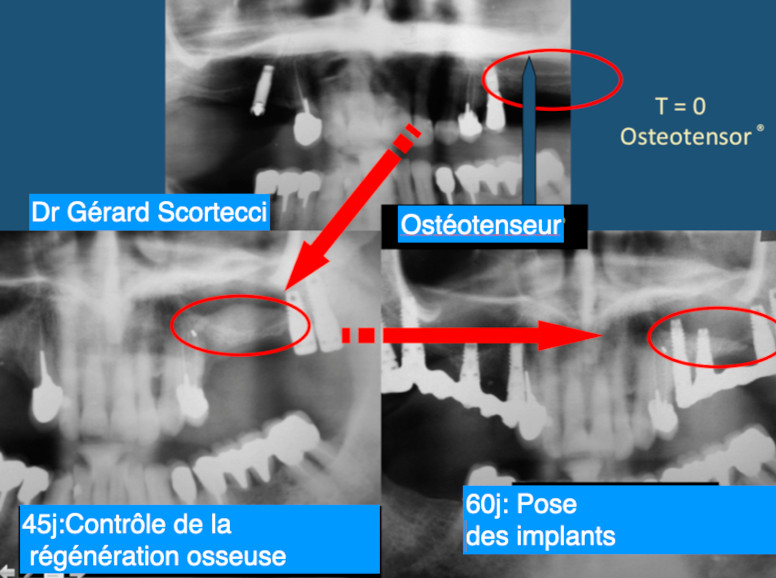
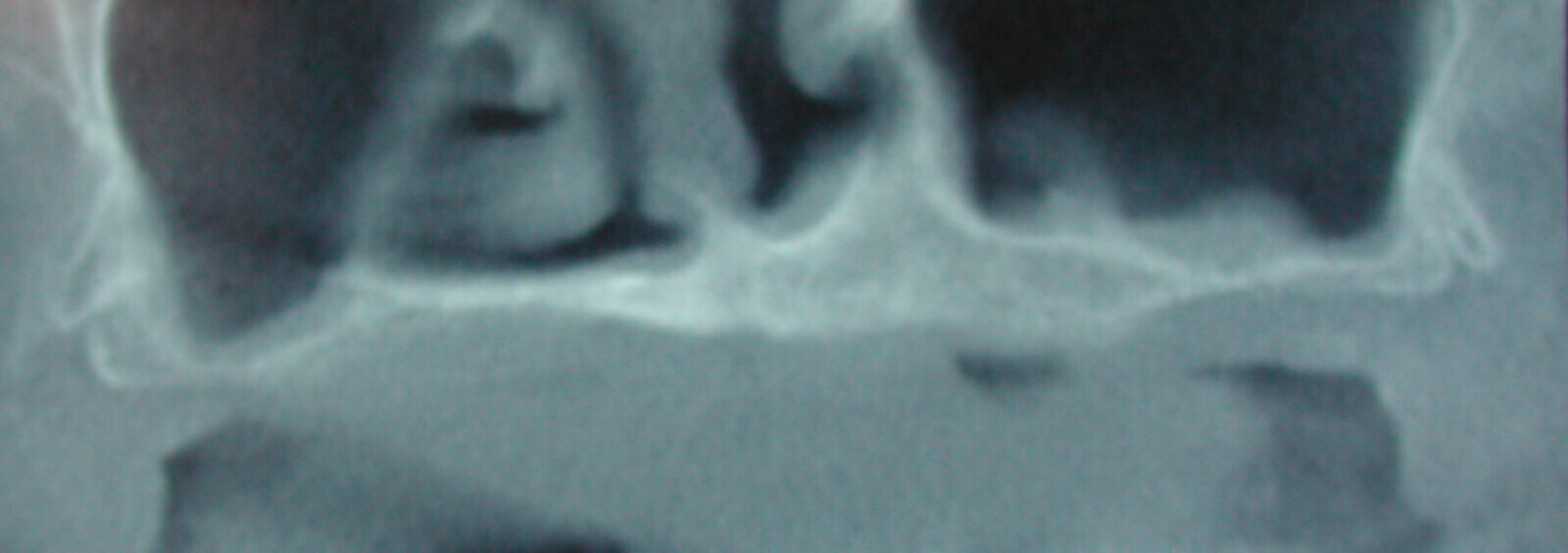
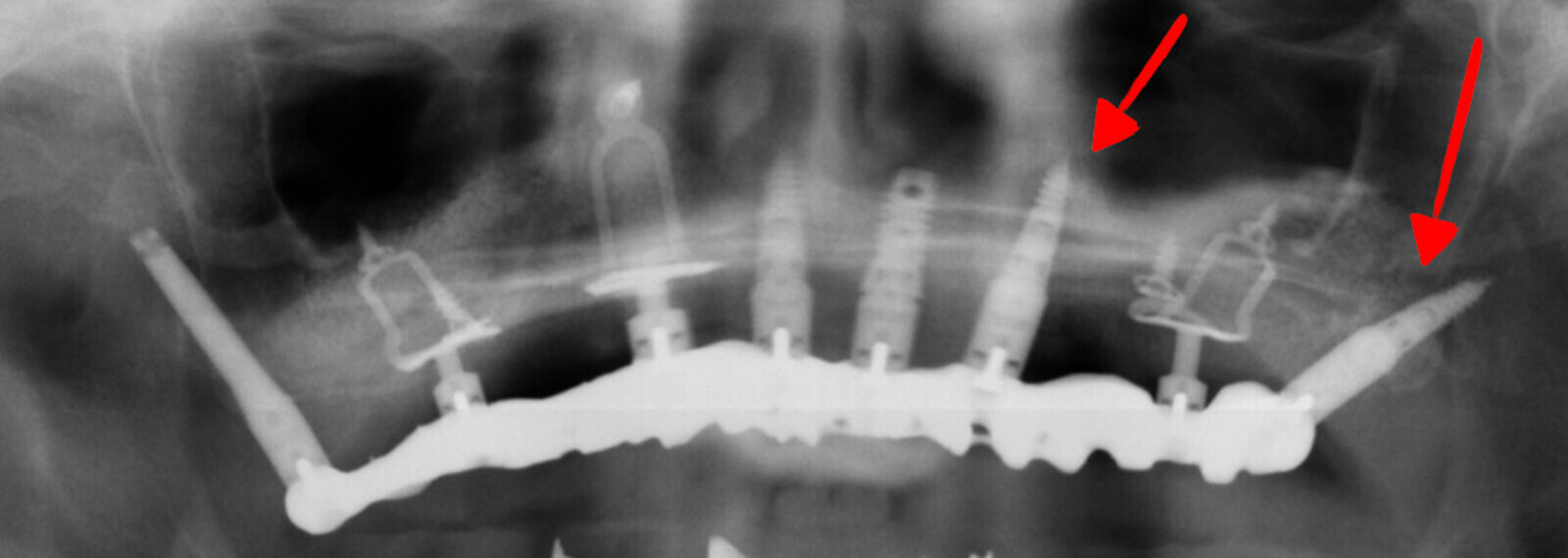
Fig. 6 : Illustration d’un cas ou les implants ont été placés au fur et à mesure de l’amélioration de la densité osseuse.
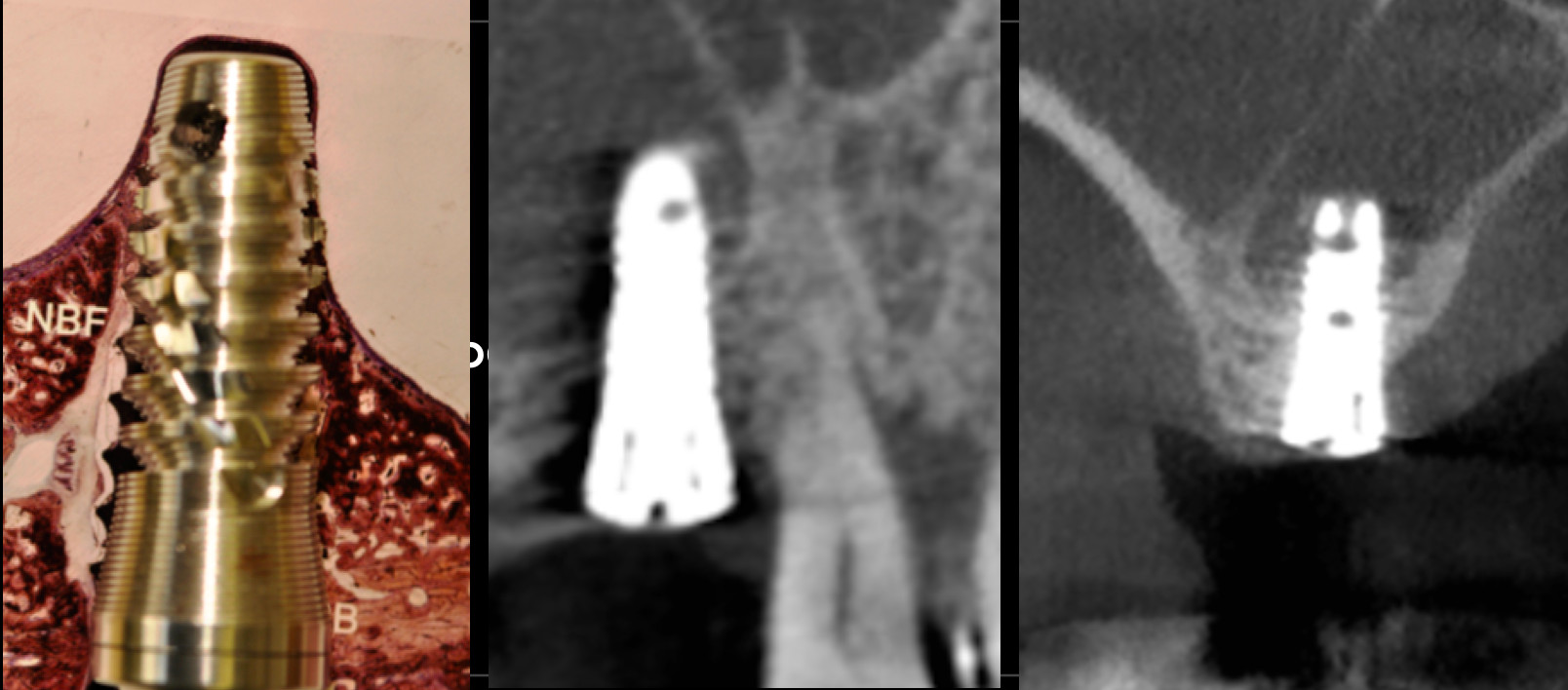
Fig. 7 : Mise en évidence d’un « soulevé » de membrane sinusienne à l’aide d’un implant Fractal (Visy, France) 45 jours après une ostéoactivation.
Conclusion
L’évolution des connaissances et des techniques nous a permis d’être à même de réaliser en toute sécurité des plans de traitement assurant une réhabilitation Bucco-dentaire fixe. L’activation ostéogénique est naturellement simple et peu onéreuse, elle met en œuvre des outils peu invasifs avec des résultats prédictibles.
Les exemples ci-dessus illustrent les possibilités qui sont offertes aux professionnels et aux patients, grâce à̀ l’introduction de ces nouvelles approches thérapeutiques, simplifiant des procédures auparavant lourdes et complexes.



 Autriche / Österreich
Autriche / Österreich
 Bosnie Herzégovine / Босна и Херцеговина
Bosnie Herzégovine / Босна и Херцеговина
 Bulgarie / България
Bulgarie / България
 Croatie / Hrvatska
Croatie / Hrvatska
 République tchèque et Slovaquie / Česká republika & Slovensko
République tchèque et Slovaquie / Česká republika & Slovensko
 France / France
France / France
 Allemagne / Deutschland
Allemagne / Deutschland
 Grèce / ΕΛΛΑΔΑ
Grèce / ΕΛΛΑΔΑ
 Hongrie / Hungary
Hongrie / Hungary
 Italie / Italia
Italie / Italia
 Pays-Bas / Nederland
Pays-Bas / Nederland
 Nordique / Nordic
Nordique / Nordic
 Pologne / Polska
Pologne / Polska
 Portugal / Portugal
Portugal / Portugal
 Roumanie & Moldavie / România & Moldova
Roumanie & Moldavie / România & Moldova
 Slovénie / Slovenija
Slovénie / Slovenija
 Serbie et Monténégro / Србија и Црна Гора
Serbie et Monténégro / Србија и Црна Гора
 Espagne / España
Espagne / España
 Suisse / Schweiz
Suisse / Schweiz
 Turquie / Türkiye
Turquie / Türkiye
 Royaume-Uni et Irlande / UK & Ireland
Royaume-Uni et Irlande / UK & Ireland
 International / International
International / International
 Brésil / Brasil
Brésil / Brasil
 Canada / Canada
Canada / Canada
 Amérique latine / Latinoamérica
Amérique latine / Latinoamérica
 États-Unis / USA
États-Unis / USA
 Chine / 中国
Chine / 中国
 Inde / भारत गणराज्य
Inde / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ANASE / ASEAN
ANASE / ASEAN
 Israël / מְדִינַת יִשְׂרָאֵל
Israël / מְדִינַת יִשְׂרָאֵל
 Algérie, Maroc et Tunisie / الجزائر والمغرب وتونس
Algérie, Maroc et Tunisie / الجزائر والمغرب وتونس
 Moyen-Orient / Middle East
Moyen-Orient / Middle East























































To post a reply please login or register