La restauration esthétique de dents antérieures par traitement implantaire est une technique délicate, surtout en présence de défauts des tissus osseux et mous.
Aujourd’hui, le taux de survie global des implants est assez élevé, supérieurs a 95 % après dix ans selon de nombreux rapports.1 La discipline de l’implantologie dentaire, centrée auparavant sur la survie stricte des implants, se tourne de plus en plus vers une approche plus entière avec prise en charge des tissus mous pour l’obtention d’un résultat final harmonieux. La restauration complète d’une dent, de sa fonction, et de l’esthétique gingivale associée est le principal objectif ; il peut être difficile à atteindre dans certains cas.

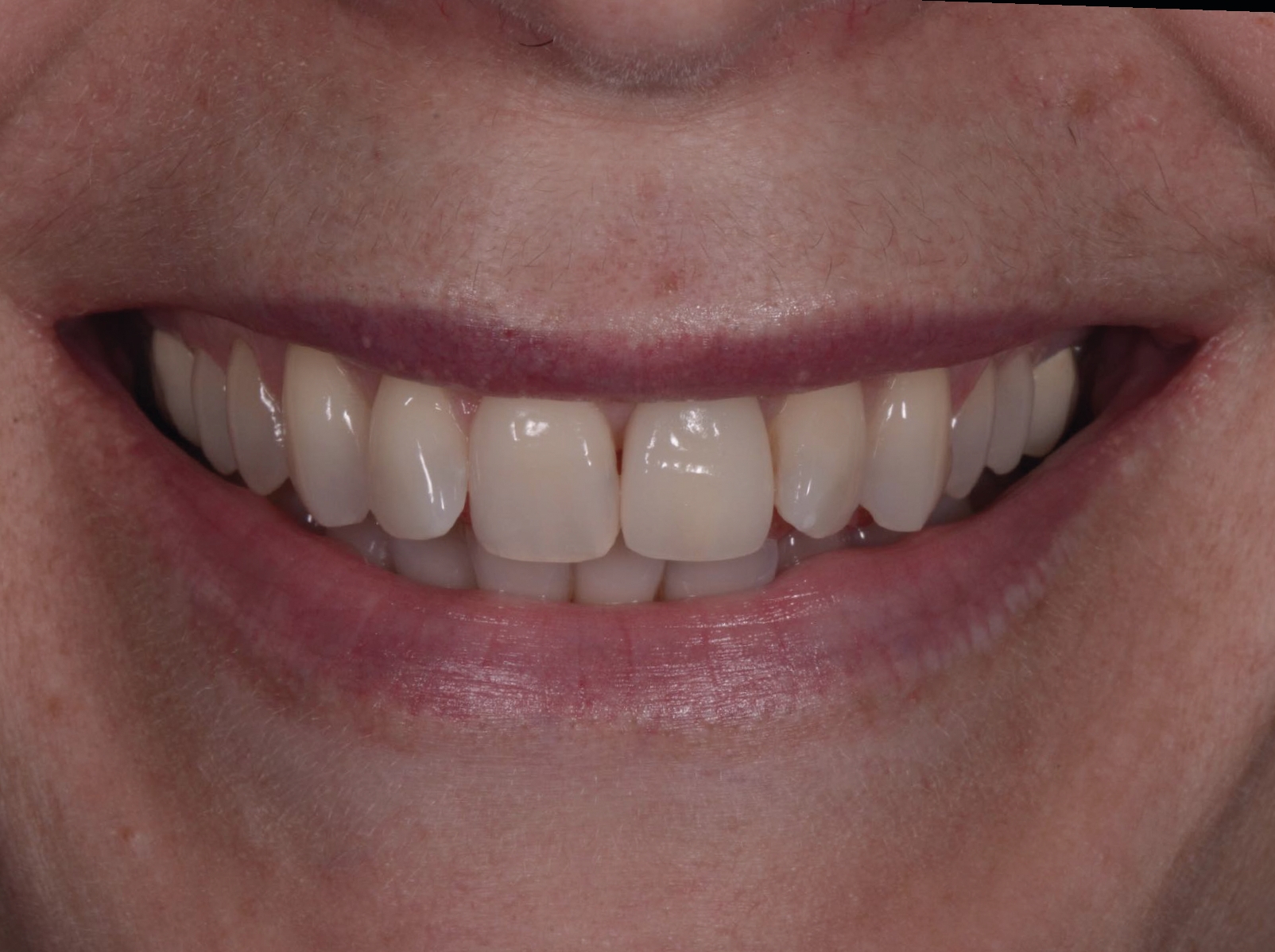
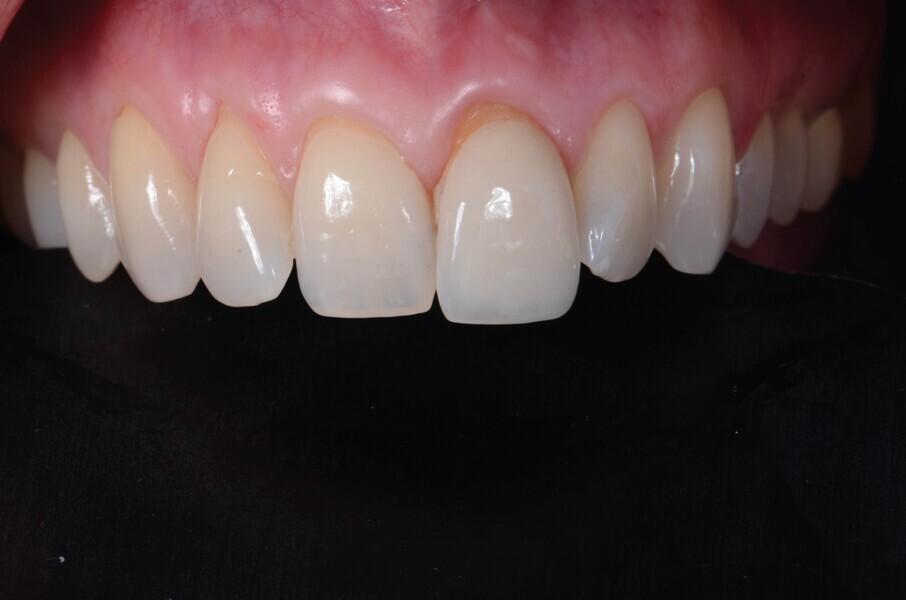
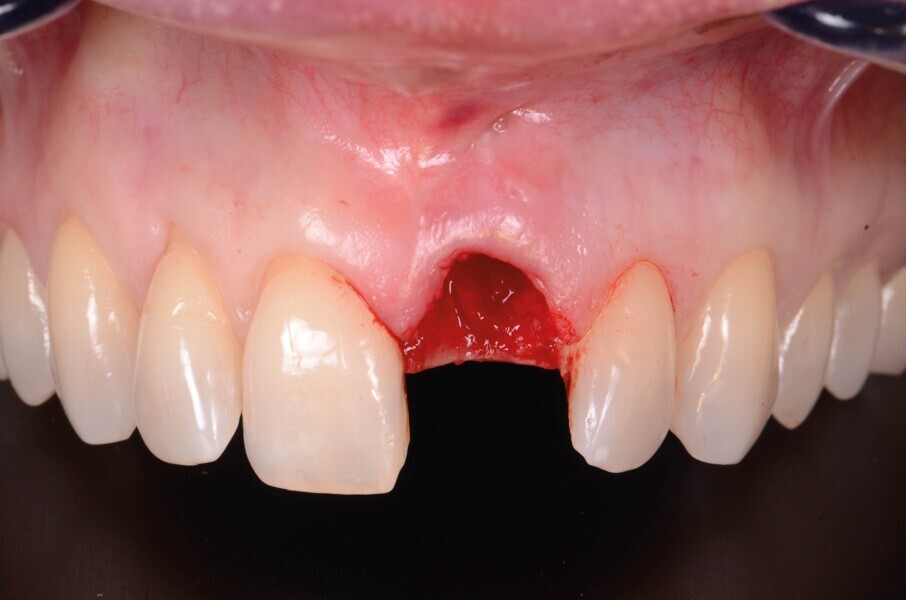
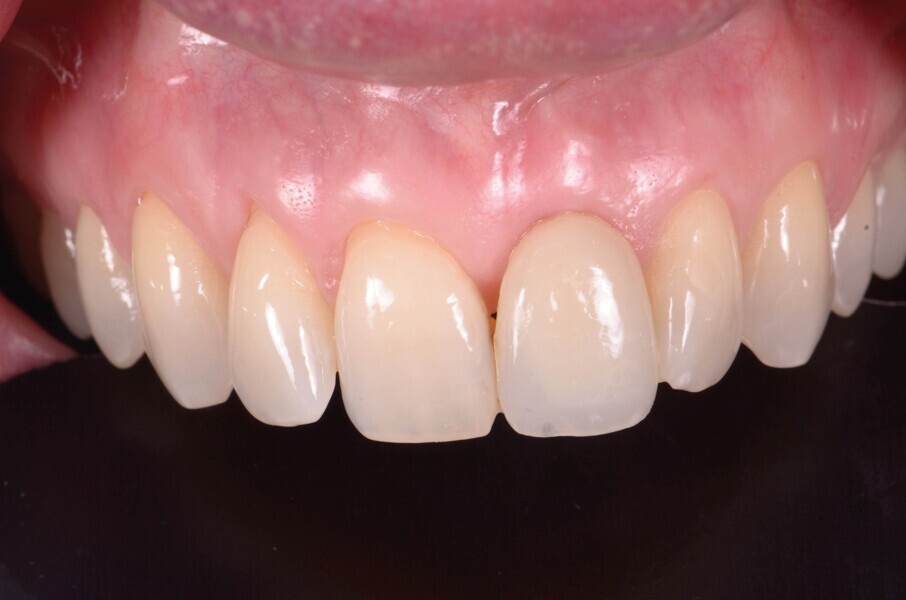
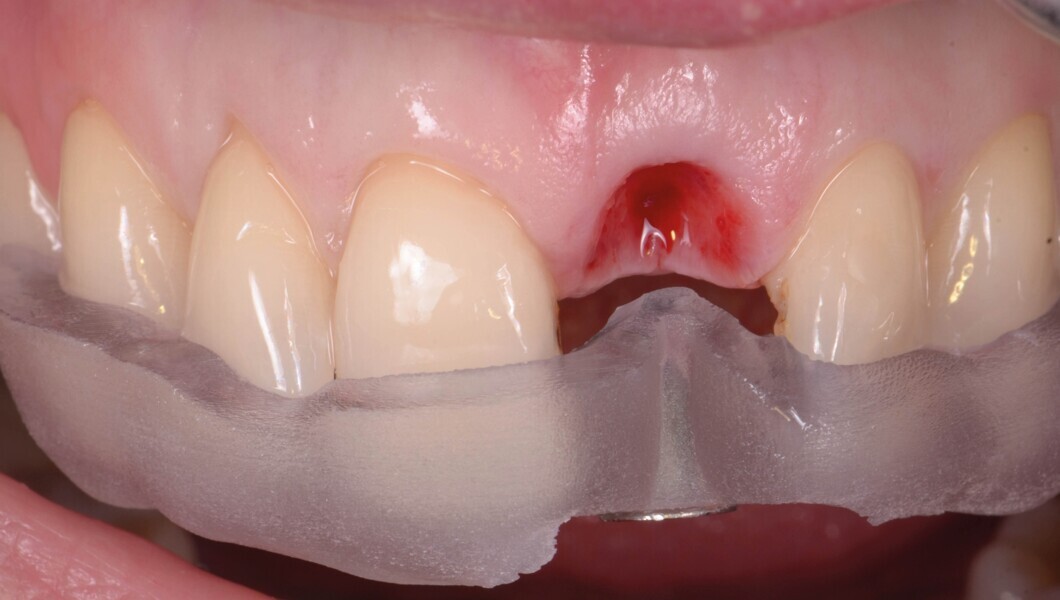
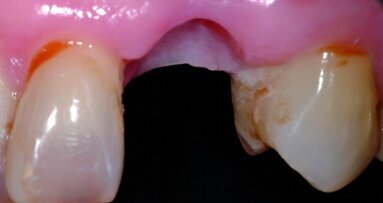
Une patiente de 42 ans est adressée au cabinet pour le remplacement de son incisive centrale supérieure gauche (dent 21) qui est à l’origine de douleurs. Un antécédent de traumatisme dentaire remontant à l’adolescence est rapporté. La ligne du sourire de la patiente est normale, mais la dent 21 est égressée (Fig. 1) La gencive présente un biotype raisonnablement épais et le feston gingival est très marque.
Fig. 1a : Vue préopératoire extraorale : lèvres au repos a
Fig. 1b : Vue préopératoire extraorale : lèvres au sourire
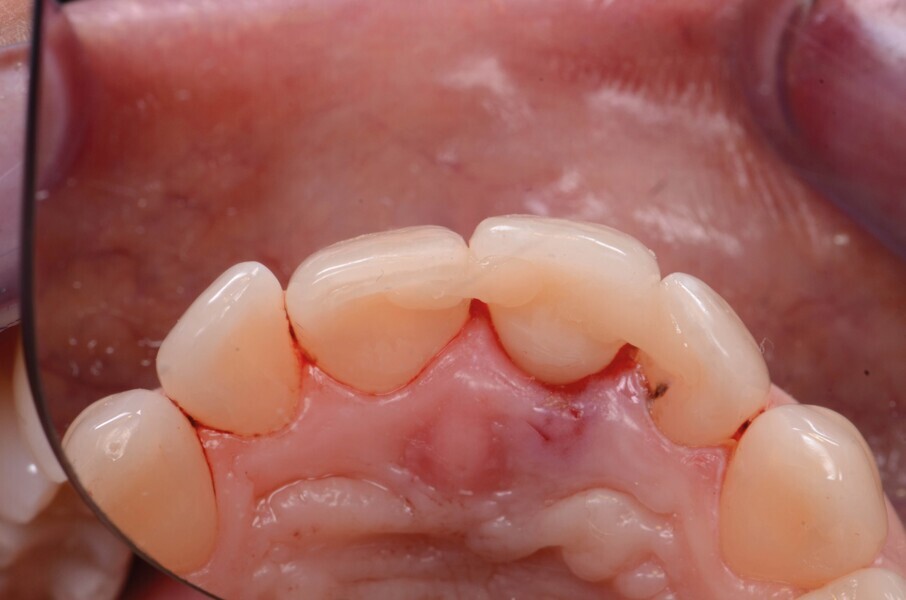
Fig. 2a : Vue préopératoire intraorale
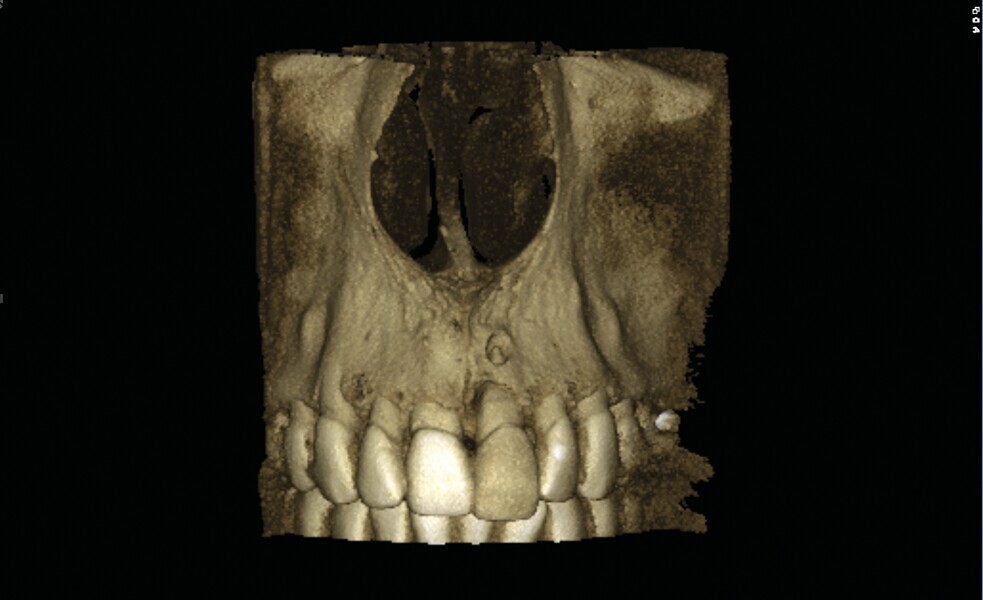
Fig. 2 : Image CBCT en 3D des structures osseuses (b). La lésion périapicale est mise en évidence.
Une fistule avec écoulement purulent est présente en regard de l’apex de la dent. Une tomodensitométrie volumique a faisceau conique (CBCT) est réalisée pour évaluer l’environnement péri-dentaire : l’épaisseur de l’os vestibulaire, la forme de l’alvéole et la position de la racine sur le plan sagittal (Figs. 2–3). Une fracture radiculaire est mise en évidence.
L’endodontiste chez qui la patiente a d’abord été référée a émis un pronostic peu favorable en raison d’une déhiscence osseuse importante en vestibulaire, associée à une fenestration au niveau de l’apex. L’espace inter occlusal est réduit, avec un profond recouvrement incisif. La décision de ne pas conserver cette dent est alors prise. Le choix se porte vers une restauration unitaire implanto-portée.
Idéalement, on considère qu’une table osseuse vestibulaire d’une épaisseur minimale de 2 mm est nécessaire pour assurer un soutien adéquat de l’implant par les tissus mous et éviter une récession ultérieure.
Dans le cas de la patiente, les tissus mous sont bien positionnés : la dent a subi une égression, mais aucune récession n’est présente. L’os vestibulaire est partiellement absent et classe l’alvéole dans le type II selon Elian et al.2
Protocole clinique
L’aspect le plus difficile est ici le maintien de l’architecture des tissus mous et des papilles adjacentes. Etant donné la déhiscence osseuse importante, un protocole de préservation alvéolaire est mis en place. L’objectif est de préserver les tissus adjacents et de limiter toute résorption osseuse.
Phase chirurgicale
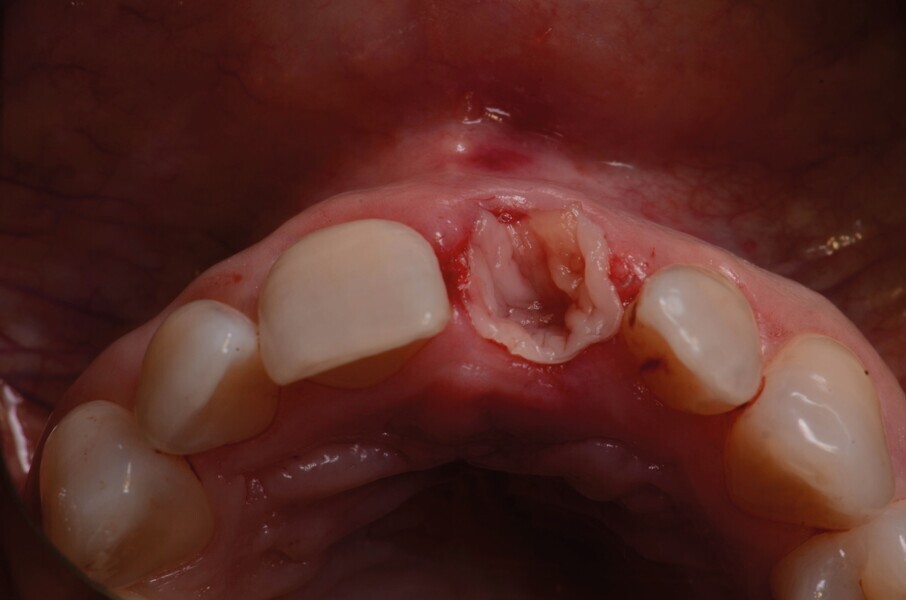
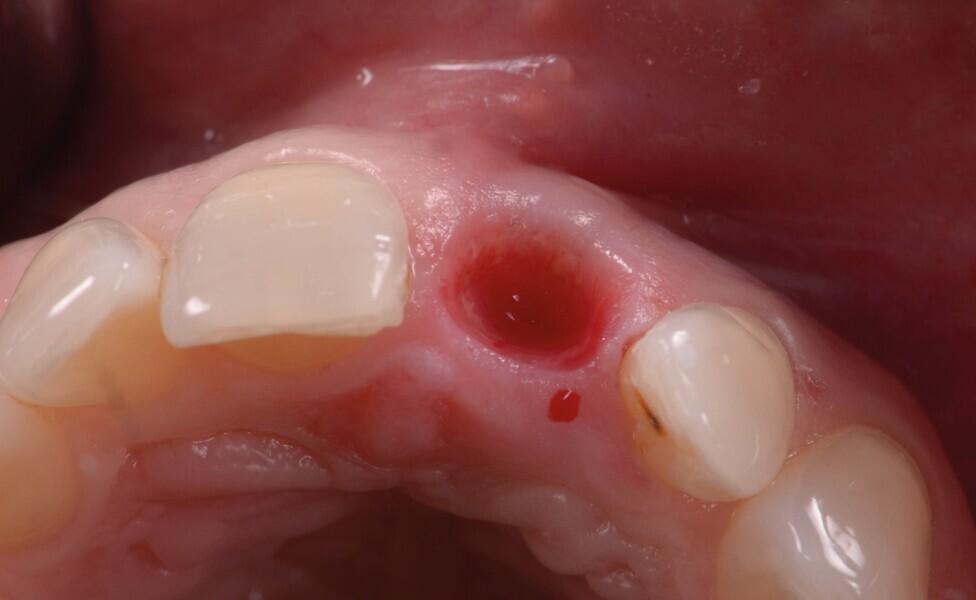
La dent 21 est extraite de la manière la moins traumatique possible à l’aide d’un périotome (Fig. 4). Elle est conservée dans du sérum physiologique afin de pouvoir l’utiliser comme restauration provisoire par la suite.
Fig. 4 : Extraction atraumatique de la dent 21.
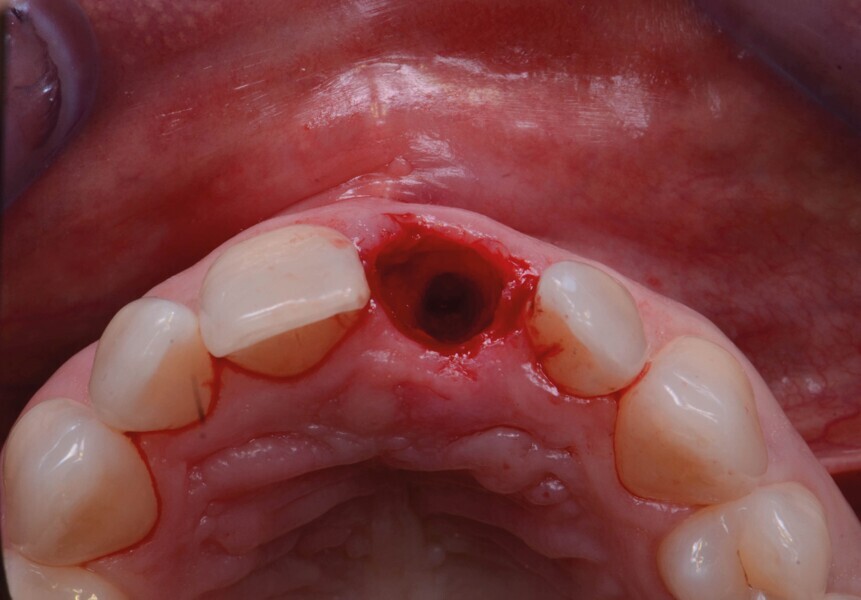
Fig. 5a : Après l’extraction
Fig. 5b : Après l’extraction
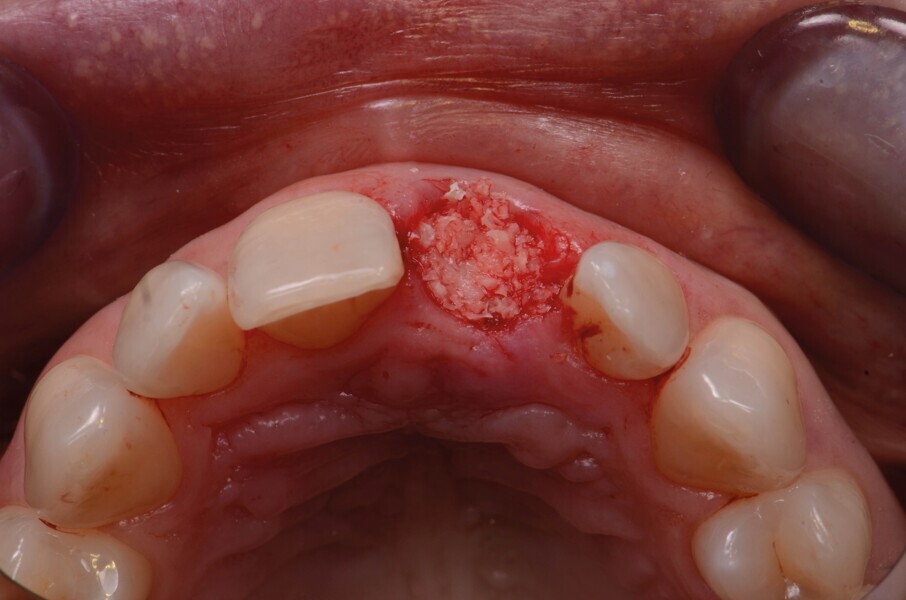
Fig. 5c : L’alvéole est comblée par un greffon allogénique (poudre d’os PHOENIX, TBF).
Fig. 5d : L’alvéole est comblée par un greffon allogénique (poudre d’os PHOENIX, TBF).
Fig. 6 : L’alvéole est recouverte avec une membrane L-PRF.
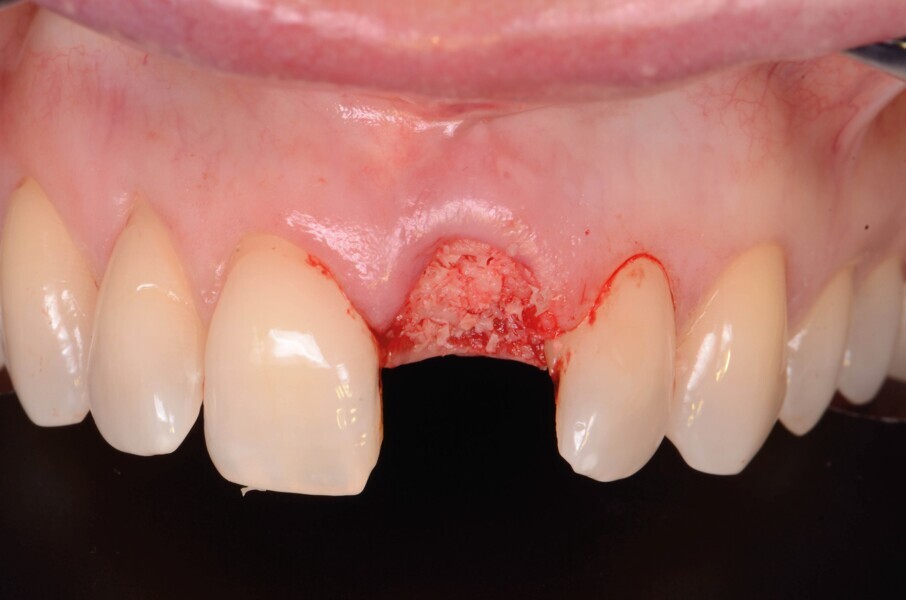
Fig. 7a : Une dent en composite est solidarisée aux dents adjacentes, avec un renforcement en fibre de verre puis recouverte d’un composite fluide.
Fig. 7c : Vue vestibulo-occlusale.
Fig. 8 : Radiographie montrant l’élément composite servant de pontique qui se prolonge dans l’alvéole d’extraction.
Fig. 9 a: Après une période de cicatrisation de quatre mois
Fig. 9 b: Après une période de cicatrisation de quatre mois.
Fig. 9 c: Après une période de cicatrisation de quatre mois.
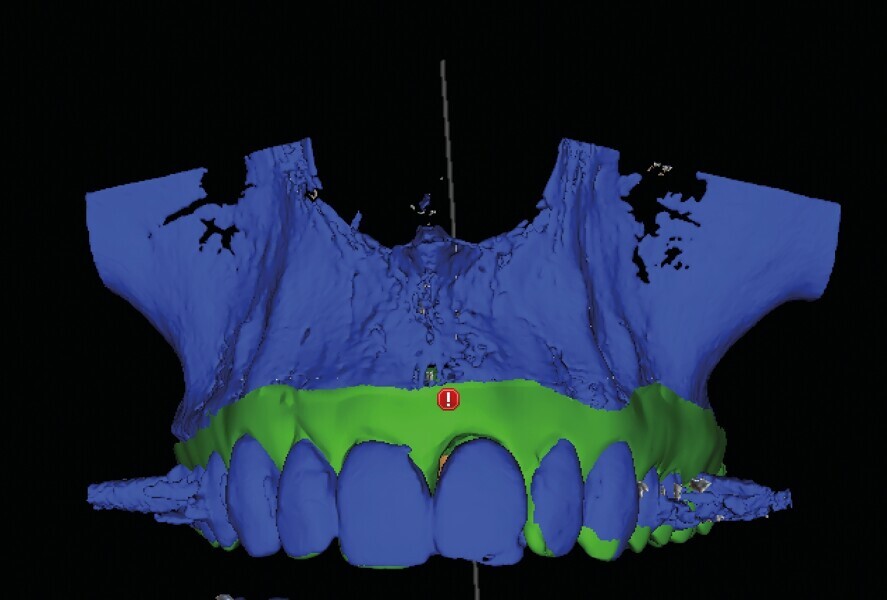
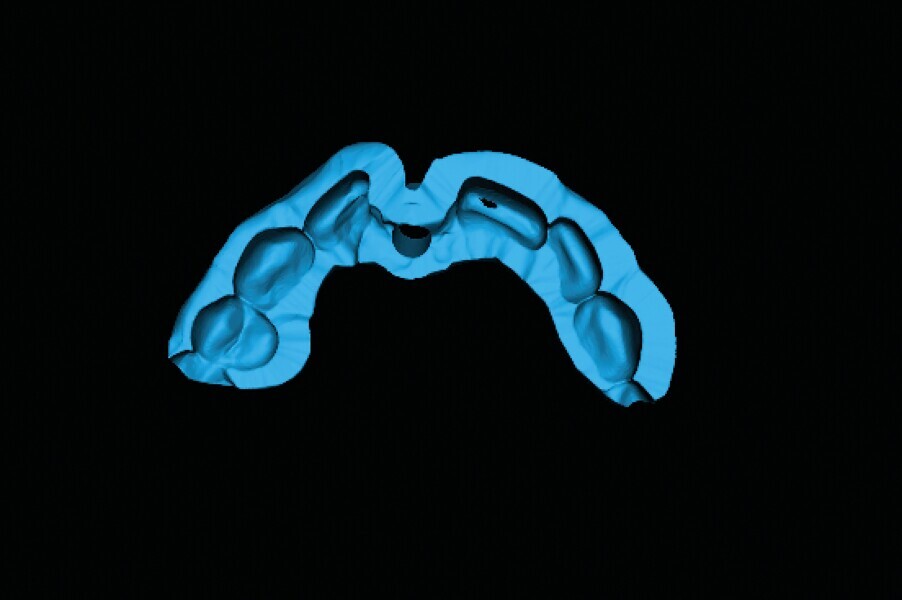
Fig. 10a: Un guide avec forage pilote est fabriqué d’après les reconstructions CBCT en 3D.
Fig. 10b : Un guide avec forage pilote est fabriqué d’après les reconstructions CBCT en 3D.
Fig. 10c : Un guide avec forage pilote est fabriqué d’après les reconstructions CBCT en 3D.
Fig. 11a : Position de forage optimisée du premier foret. La partie interne contient un manchon de forage en titane, pour assurer la précision de l’angulation et du niveau de butée (b).
Fig. 11b : Position de forage optimisée du premier foret. La partie interne contient un manchon de forage en titane (a), pour assurer la précision de l’angulation et du niveau de butée (b).
Fig. 12a : Un second guide fabriqué sur la base du wax-up diagnostique. La morphologie de la dent et le profil d’émergence ont été reproduits et servent de référence pour le positionnement de l’implant. (a et b).
Fig. 12b : Un second guide fabriqué sur la base du wax-up diagnostique. La morphologie de la dent et le profil d’émergence ont été reproduits et servent de référence pour le positionnement de l’implant. (a et b).
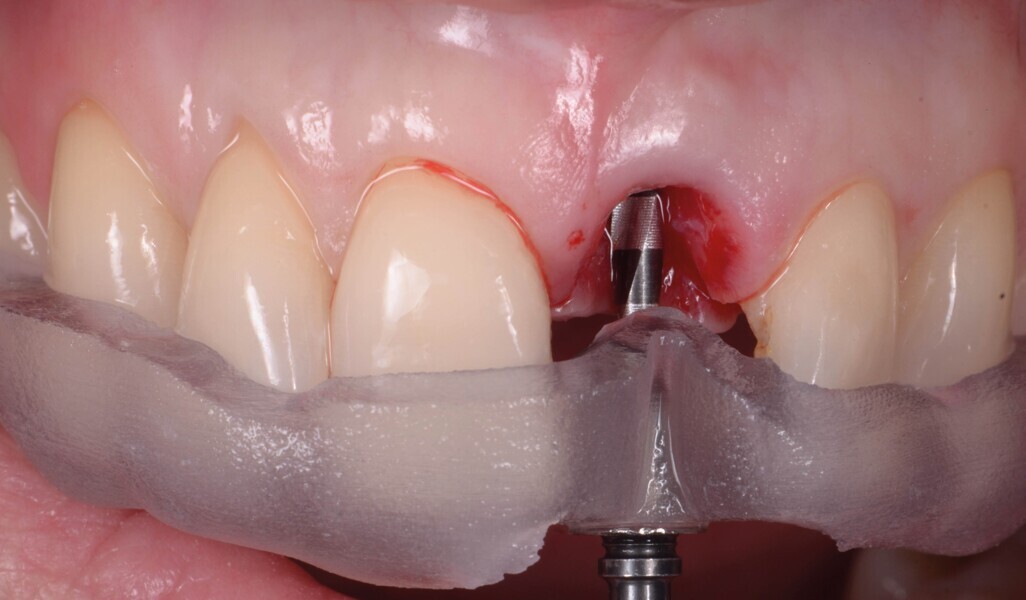
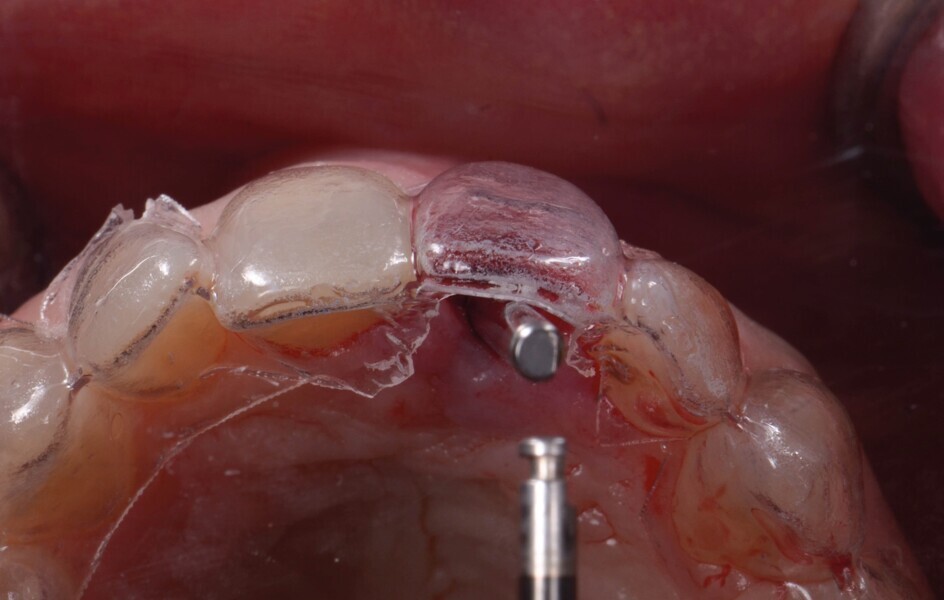
Fig. 13a : Immédiatement après la pose de l’implant.
Fig. 13b : Quatre mois (b) après la pose de l’implant.
L’alvéole est ensuite comblée par un matériau allogénique (poudre d’os PHOENIX, TBF ; Fig. 5 ) qui est légèrement compacte puis recouvert d’une membrane L-PRF pour protéger le greffon (Fig. 6). La membrane L-PRF a un rôle essentiellement mécanique qui permet de prévenir toute dispersion ultérieure du matériau de greffe dans les premières phases de la cicatrisation, jusqu’à la formation d’un caillot sanguin stable.
Une dent provisoire en composite est ensuite mise en place et collée aux dents adjacentes. Elle va être utilisée durant toute la période de cicatrisation alvéolaire, soit pour une durée de quatre mois.3 Pour diminuer la charge en occlusion, celle-ci est positionnée légèrement plus en vestibulaire (Fig. 7).
La dent provisoire ovoide sert également de pontique et se prolonge dans l’alvéole d’extraction afin de modeler les tissus mous et de soutenir les papilles adjacentes (Fig. 8).4 Sans ce soutien, le risque d’affaissement des papilles est plus élevé.
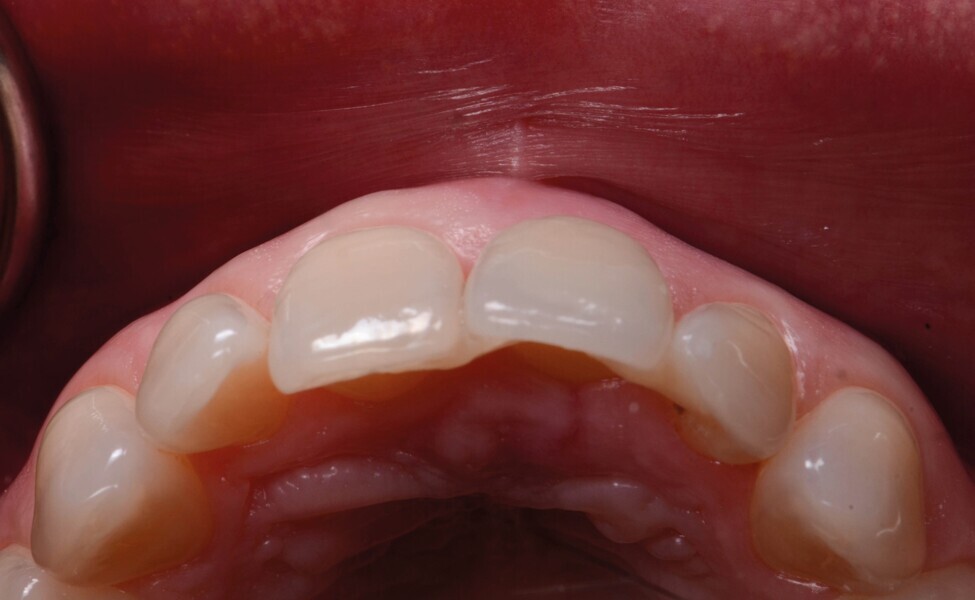
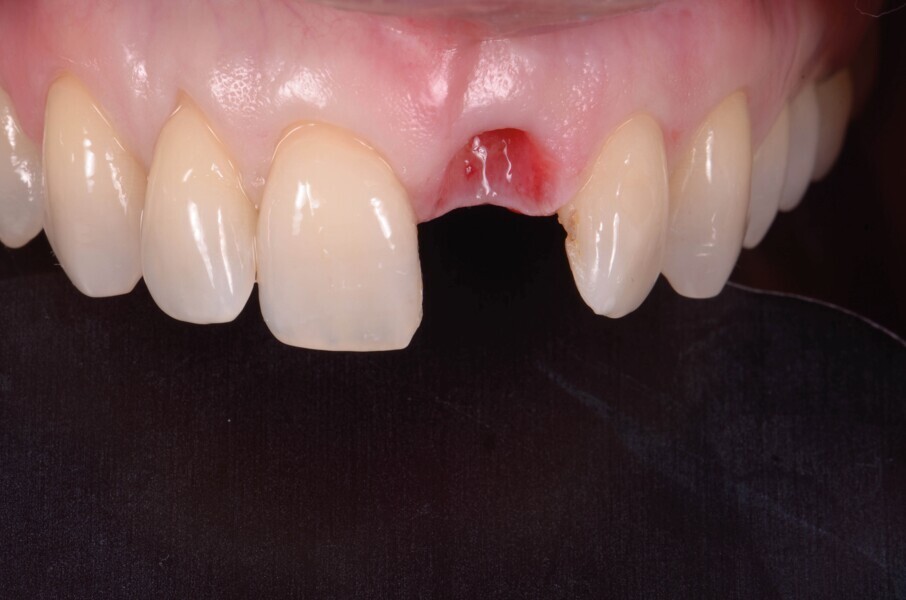
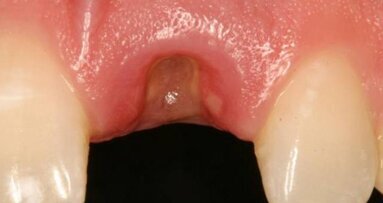
Après un délai de quatre mois postopératoires, la cicatrisation du site est obtenue (Fig. 9) : les tissus mous sont positionnés de manière optimale et les papilles préservées. Le volume osseux est également bien conservé.
Aucune concavité vestibulaire n’est présente et le contour de crête est correct. À ce stade, l’objectif principal est atteint : la cicatrisation post-extractionnelle est atteinte. La priorité passe des lors a la préservation de l’architecture des tissus lors de la phase implantaire. À cet effet, un protocole combinant l’élévation d’un lambeau de petite étendue et une chirurgie guidée avec forage pilote est alors exécuté (Fig . 10).
Un implant (Aadva Regular, GC Tech), avec une connexion conique interne associée au concept du platform switching, est mis en place (Figs. 11–12). La dent provisoire est ensuite collée à nouveau aux dents adjacentes
(Fig. 13a). Au bout de quatre mois, l’ostéointégration de l’implant est obtenue et cette fois encore, les tissus mous sont bien intégrés (Fig. 13b). La phase prothétique peut alors débuter.
Phase prothétique
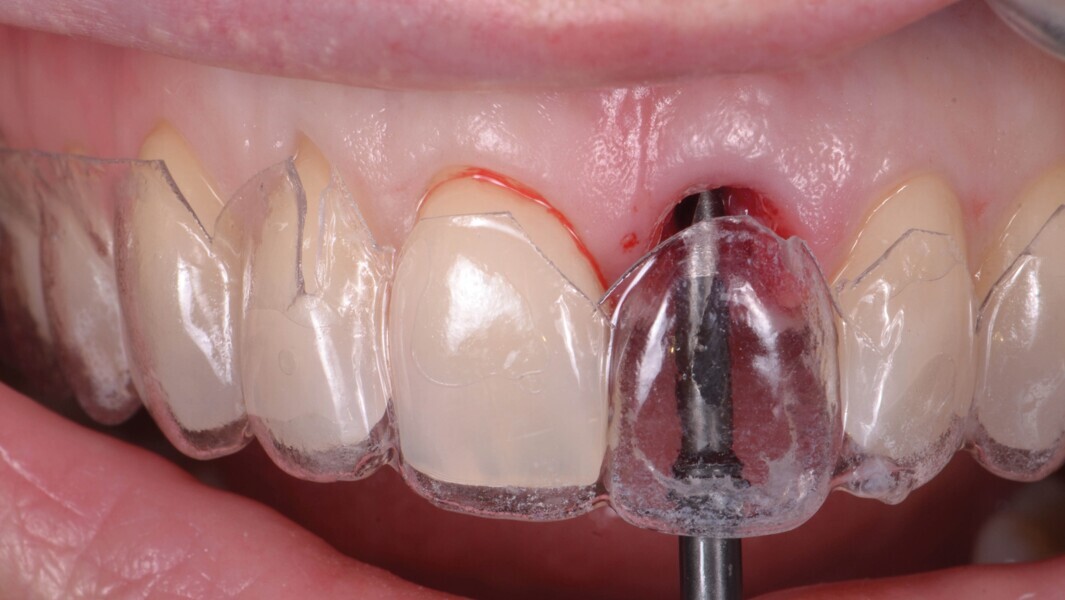
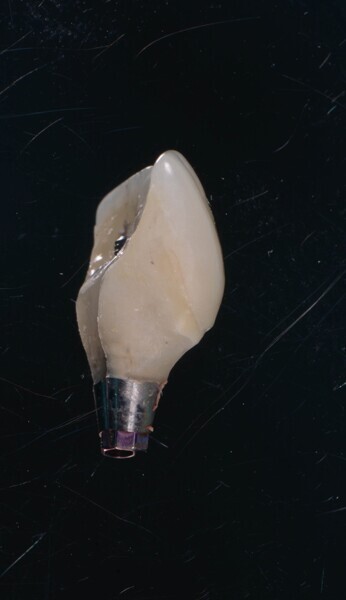
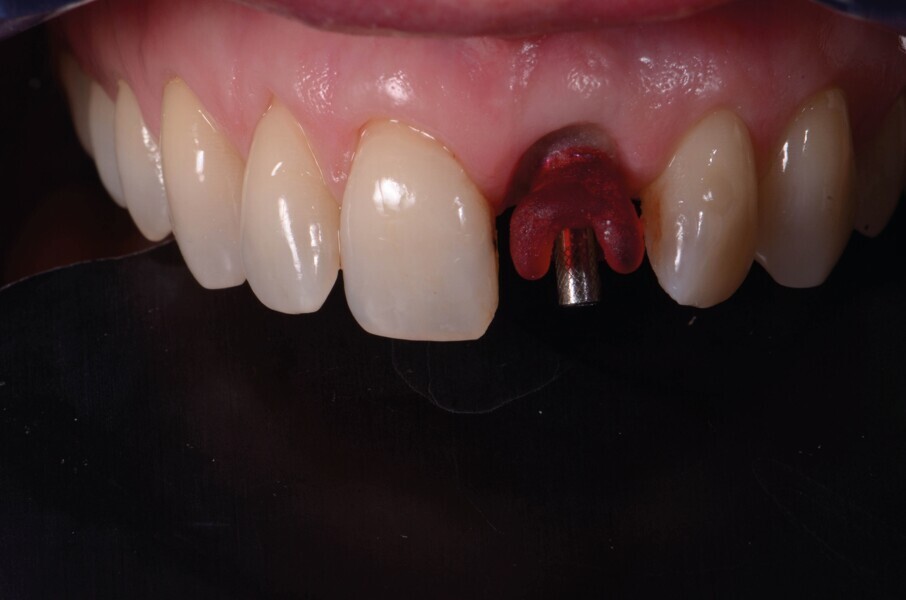
Une dent provisoire transvissée est préparée à l’aide d’une coquille reproduisant la face vestibulaire de la dent extraite (Fig. 14a).5 Cette coquille est fixée sur un pilier provisoire en titane (Provi Abutment, Aadva) à l’aide de composite (Fig. 14b). Ensuite, la partie transgingivale de la couronne provisoire est mise en forme, pour créer un profil d’émergence adapté.5 Cette étape est essentielle à l’optimisation de l’esthétique gingivale durant la maturation. Un ajustement de l’occlusion est réalisé pour obtenir des contacts réguliers et diminuer le guidage antérieur de l’implant.
Fig. 14a : Un pilier provisoire (b) est fabriqué au moyen de la coquille reproduisant la face vestibulaire de la dent extraite (a).
Fig. 14b : Un pilier provisoire (b) est fabriqué au moyen de la coquille reproduisant la face vestibulaire de la dent extraite (a).
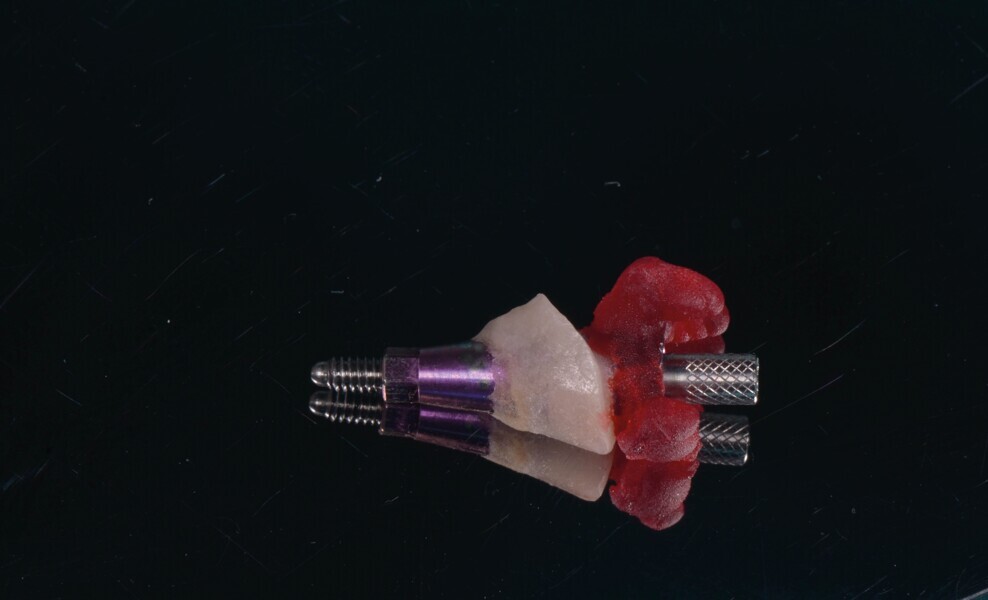
Fig. 15a : La réplique de l’implant est fixée dans un godet Dappen (a),et la dent provisoire personnalisée y est vissée (b).
Fig. 15b : La réplique de l’implant est fixée dans un godet Dappen (a),et la dent provisoire personnalisée y est vissée (b).
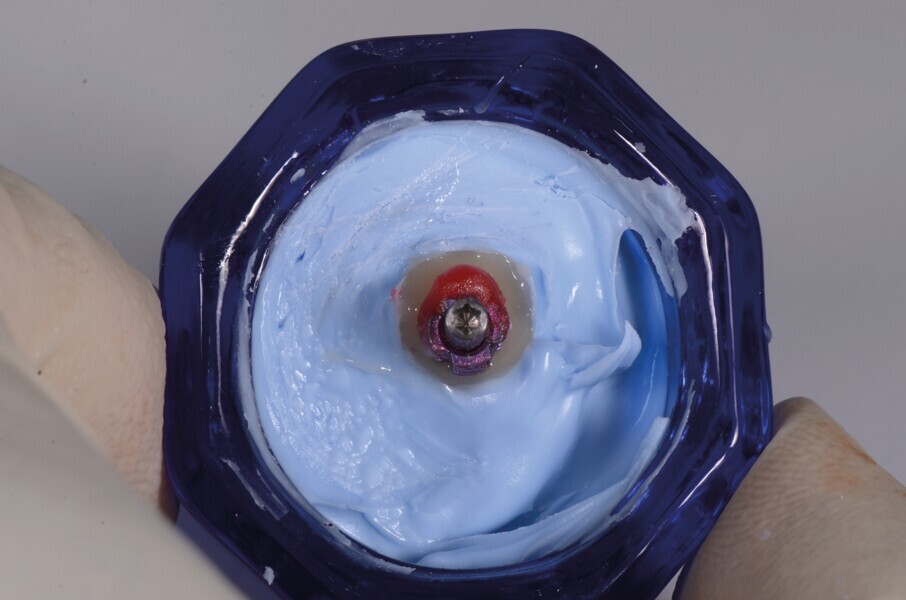
Fig. 16 : Le godet Dappen est rempli avec un matériau d’empreinte en silicone pour reproduire le profil d’émergence de la dent provisoire personnalisée.
| Fig. 17 : Le transfert d’empreinte est vissé par-dessus et le profil d’émergence puis reproduit en résine acrylique.
Fig. 18 : Le transfert d’empreinte est vissé sur l’implant.
Fig. 19a : Transfert d’empreinte,
Fig. 19b : empreinte avec transfert en place.
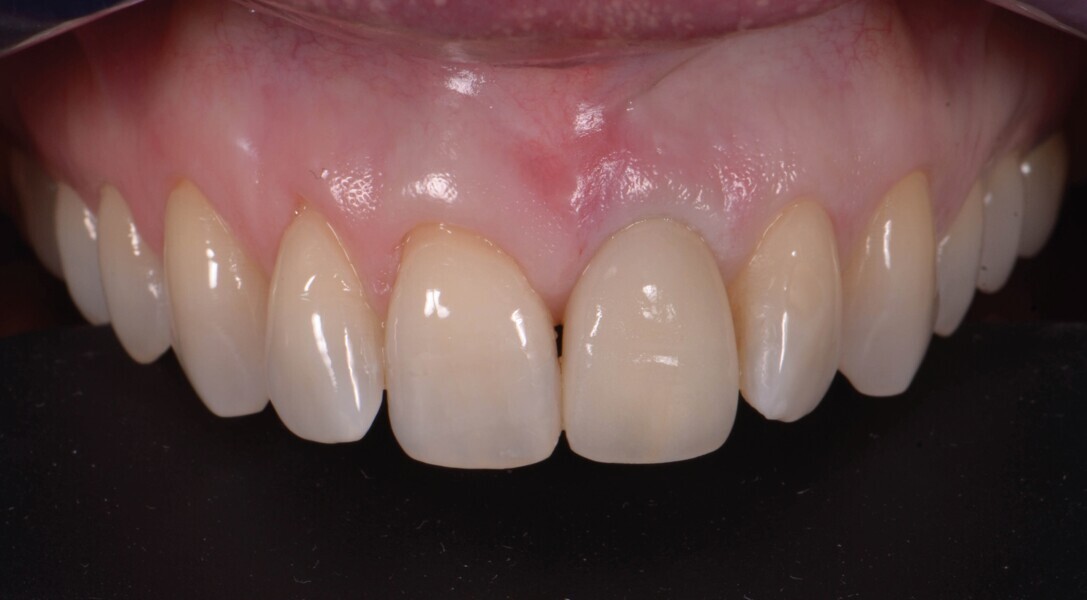
Fig. 20a : Couronne définitive implanto-portée, vue extraorale ;
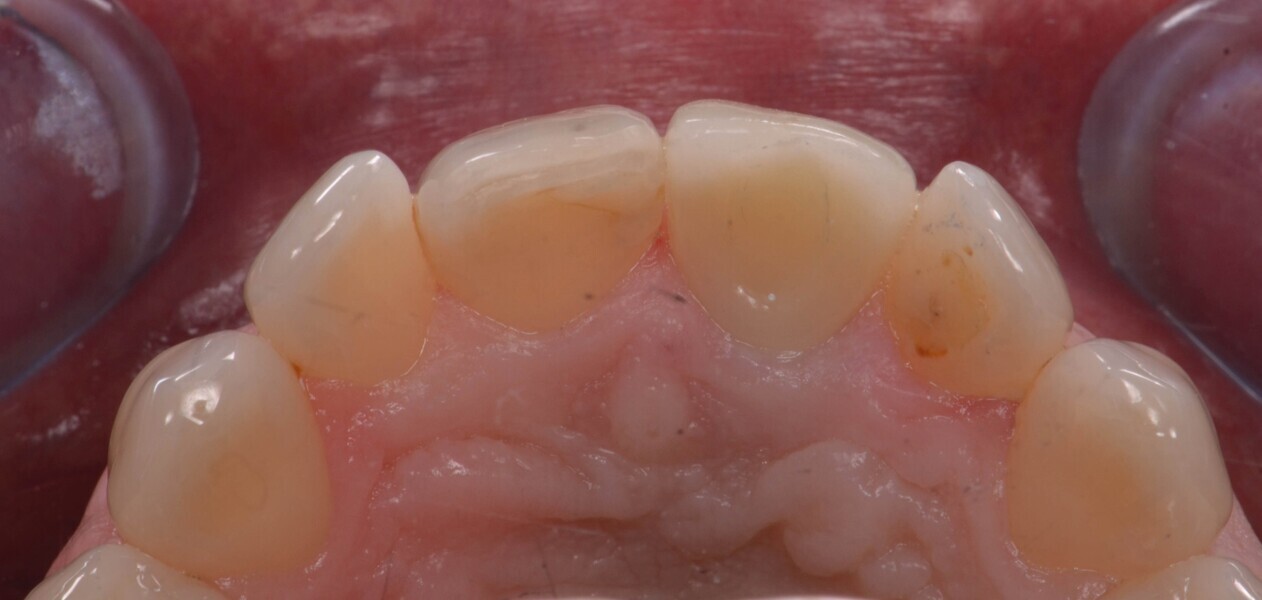
Fig. 20b : Couronne définitive implanto-portée, vue occlusale.
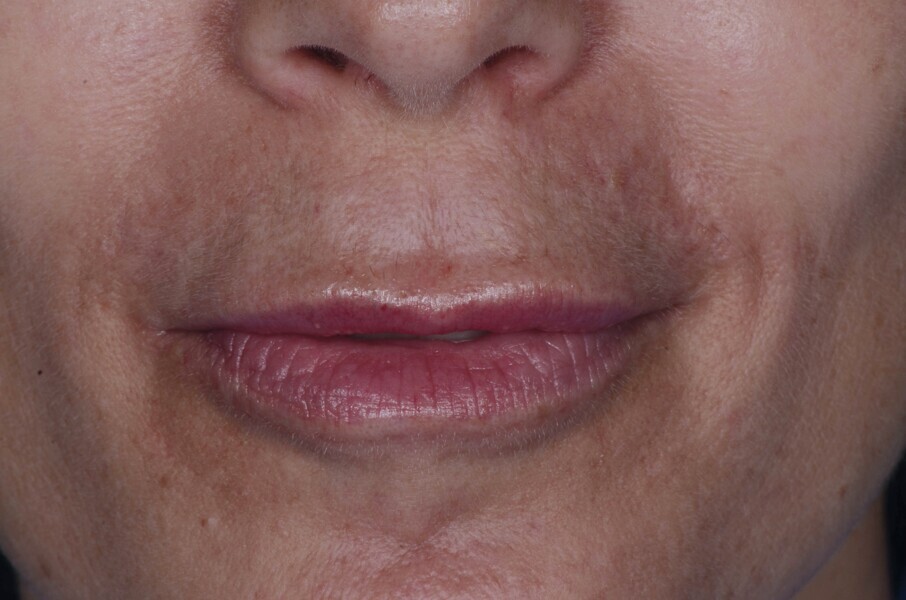
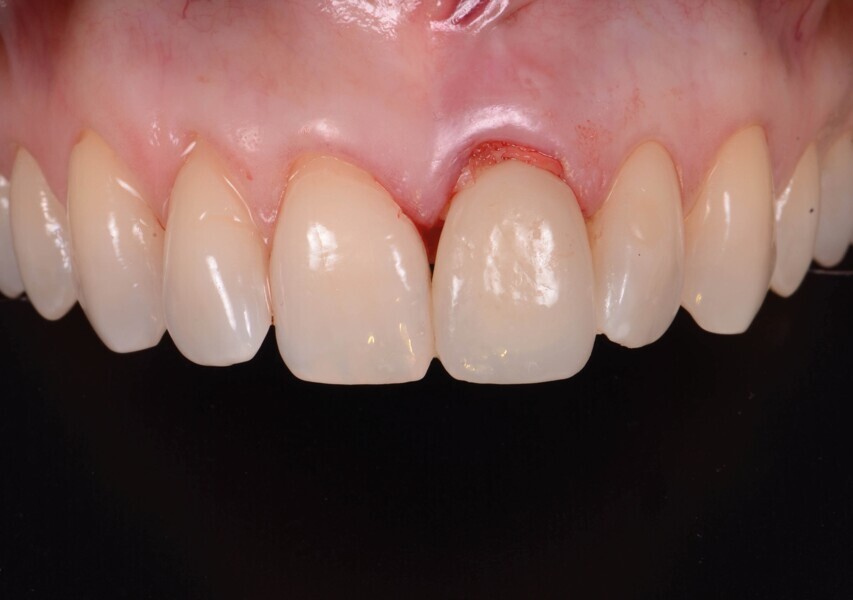
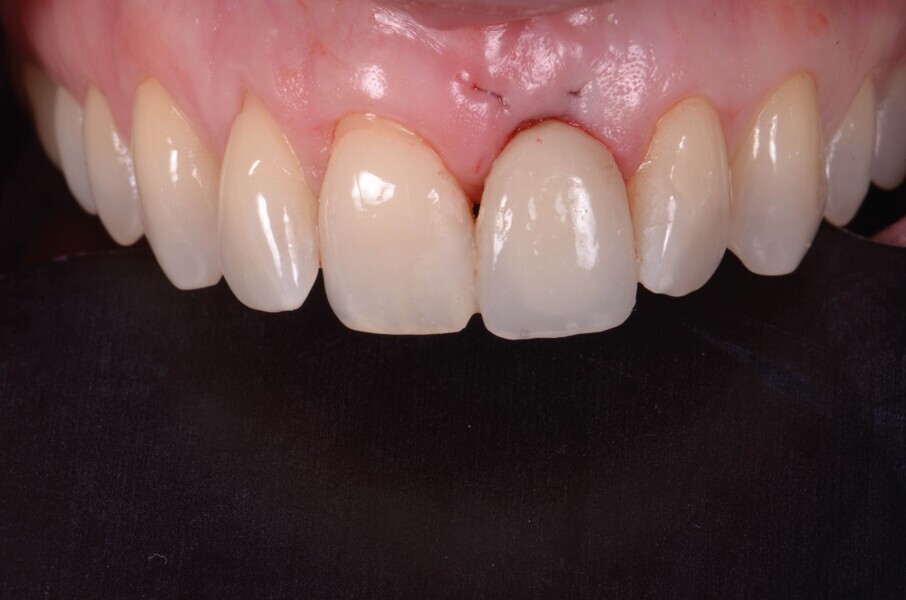
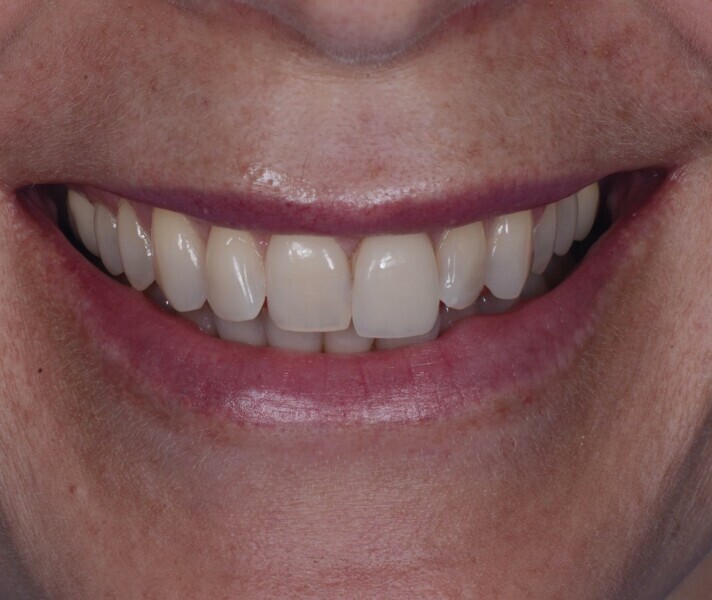
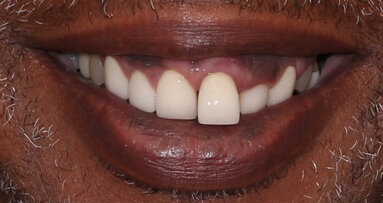
Fig. 21a : Sourire avant le traitement.
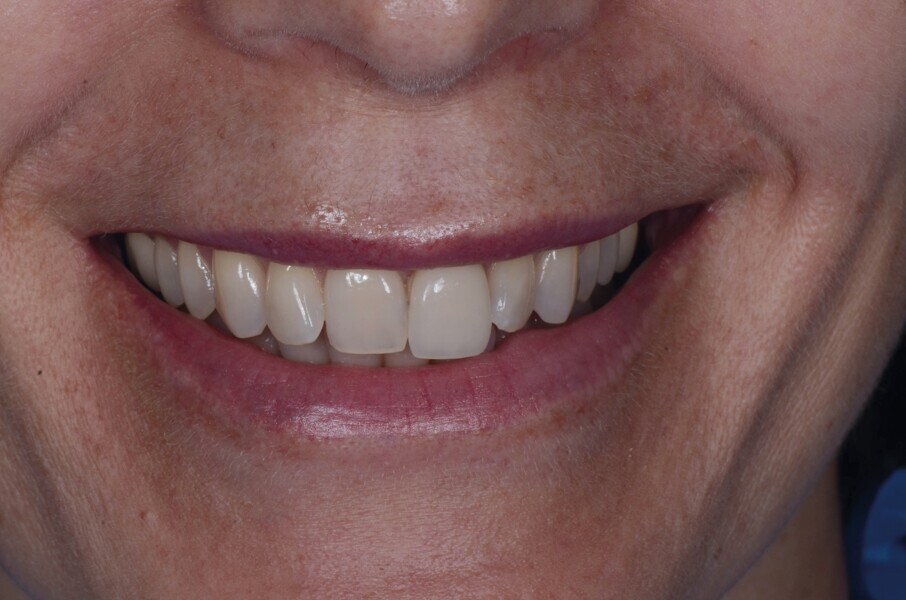
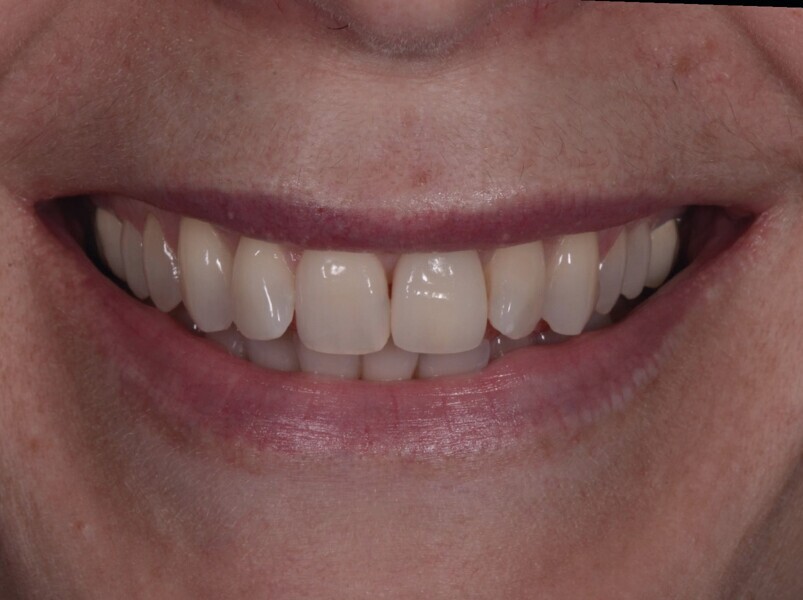
Fig. 21b : Sourire après le traitement.
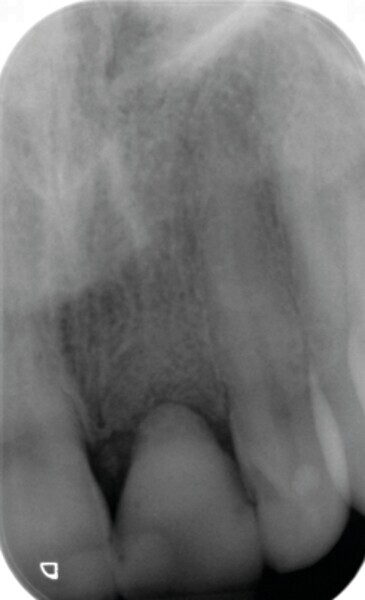
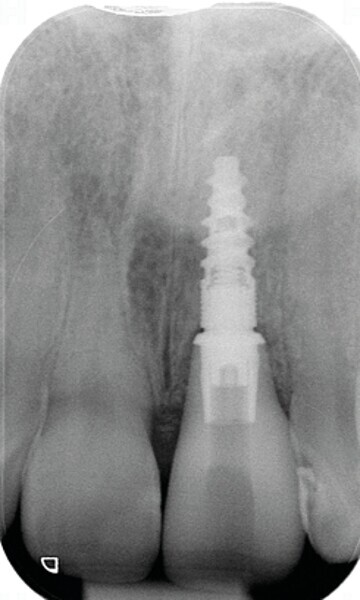
Fig. 22: Radiographie de l’implant et de la couronne in situ à cinq ans.
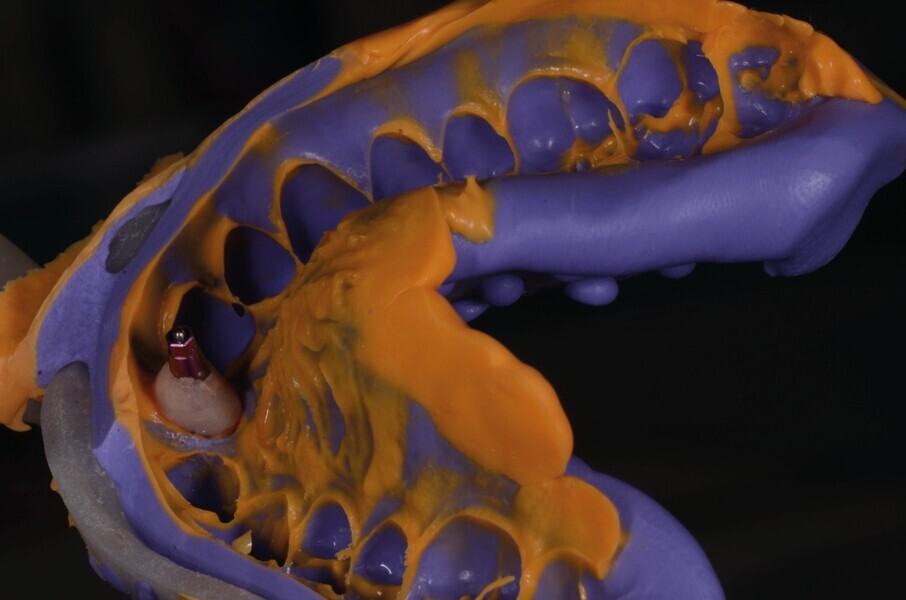
L’un des objectifs de cette dent provisoire personnalisée, est de créer une réplique exacte du profil d’émergence sur un transfert d’empreinte sur mesure. Pour préparer ce transfert, une réplique de l’implant est fixée à l’intérieur d’un godet Dappen, et la dent provisoire personnalisée y est vissée (Fig. 15). Le godet Dappen est rempli avec un matériau en silicone afin d’obtenir l’empreinte du profil transgingival de la dent provisoire (Fig 16). A son tour, le transfert d’empreinte est vissé sur la réplique d’implant et le profil d’émergence peut être reproduit au moyen d’un composite fluide (Fig. 17). Ce transfert d’empreinte sur mesure va permettre d’obtenir un modèle avec la position exacte de l’implant, l’orientation de l’hexagone de la connexion ainsi que le contour du tissu mou.
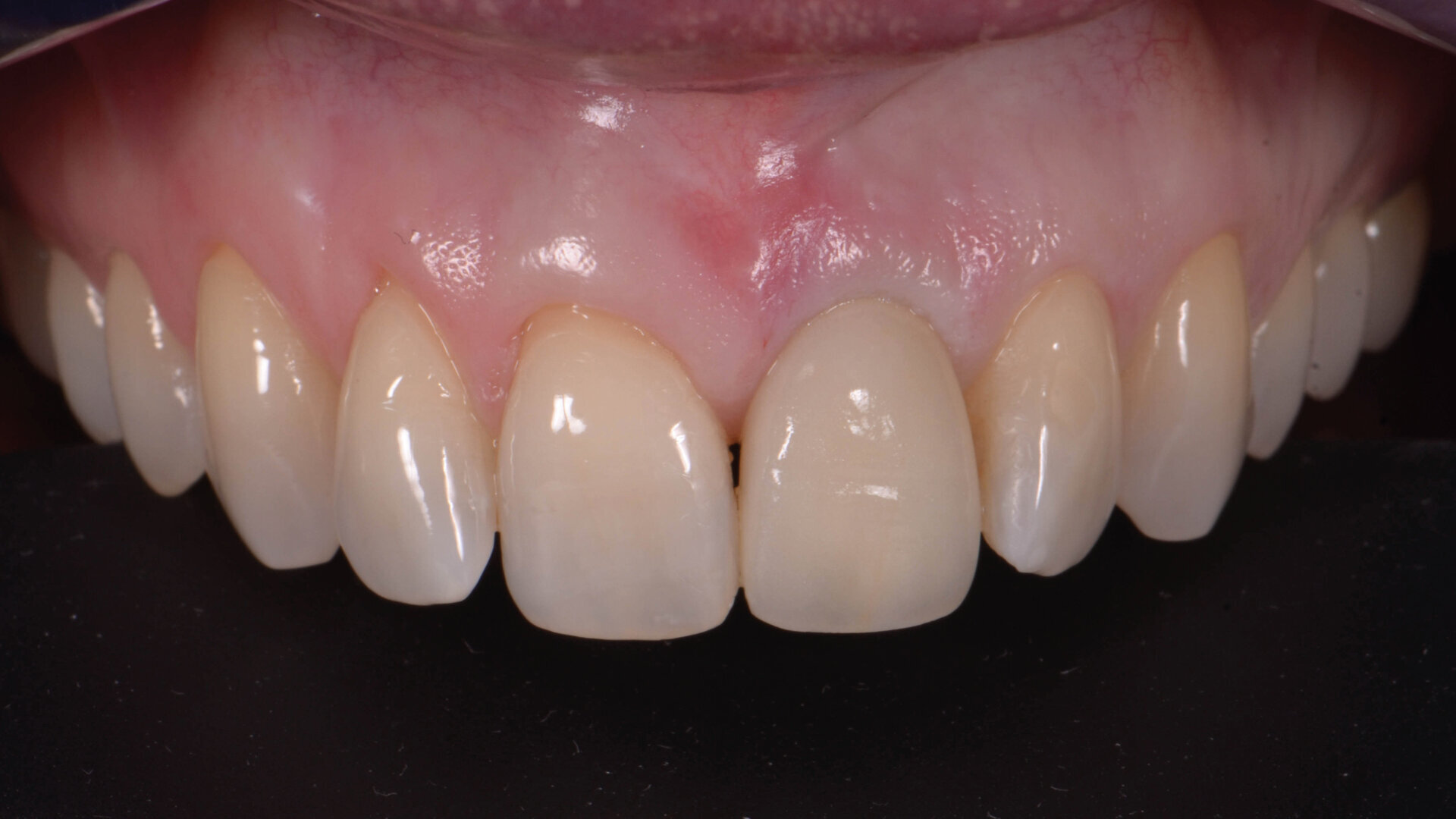
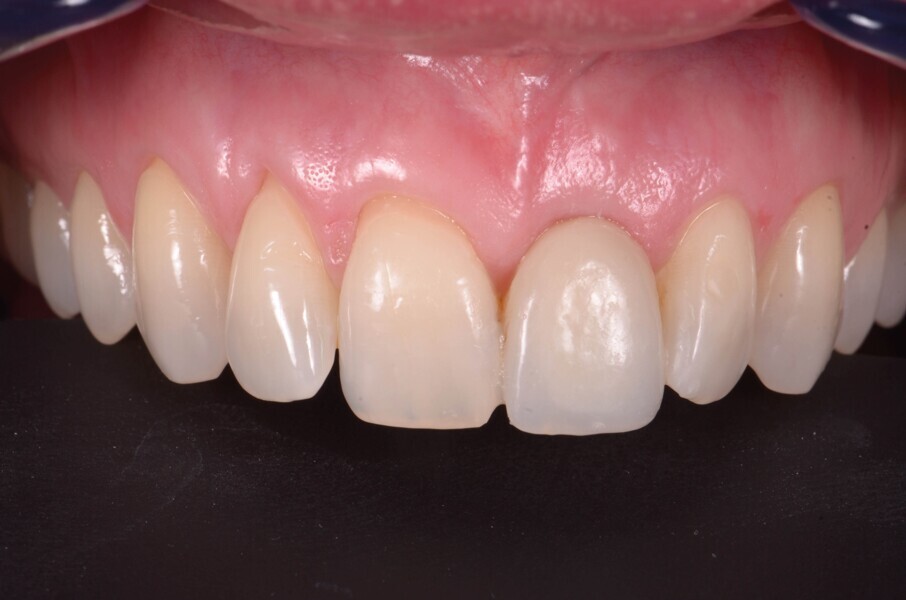
Le transfert est donc mis en place en bouche (Fig. 18), et une empreinte est prise en technique pick-up, avec un porte-empreinte à ciel ouvert (Fig. 19). La couronne provisoire est remise en place rapidement, afin de prévenir toute rétraction des tissus mous. La couronne définitive en disilicate de lithium est ensuite mise en place (Fig. 20), et est vissée avec couple de serrage de 20 Ncm, conformément aux recommandations du fabricant.
Lors du suivi a cinq ans, on ne peut que constater le résultat esthétique maintenu (Fig. 21). La radiographie montre un niveau osseux stable et une connexion étroite entre l’implant et le pilier (Fig. 22).
Discussion
Dans la situation initiale de la patiente, le volume osseux vestibulaire a la dent 21 était limite. La pose immédiate d’un implant aurait pu être envisagée, mais avec un résultat moins prédictible sur le long terme. Elle aurait entrainé un risque de récession des tissus mous, et éventuellement, mené à un résultat peu optimal. C’est pourquoi un protocole séquence avec préservation alvéolaire a été choisi. Une greffe gingivale n’a pas été nécessaire, car l’épaisseur de tissu mou était correcte, avec du tissu kératinise en quantité suffisante, et un contour préservé.
Une membrane de L-PRF a été utilisée, non pas aux fins de régénération osseuse guidée, mais pour la stabilisation purement mécanique du matériau de greffe osseuse.
Même si elle n’était pas vraiment nécessaire, son utilisation apportait un niveau plus élevé de sécurité.
Un bridge collé aurait également pu représenter une solution envisageable pour la patiente. Toutefois, la préférence a été donnée au traitement implantaire en raison de l’Age de la patiente, du souhait de préserver les dents adjacentes, et de l’espace prothétique limite. Le recouvrement incisif était en effet profond et mesurait plus de 3 mm. Après la pose de l’implant, la mise en place directe d’une dent provisoire vissée aurait aussi pu être envisagée, dans la mesure ou un couple de serrage élevé pouvait être applique (> 40 Ncm). Cependant, la prothèse provisoire collée était confortable pour la patiente et son remplacement était aise et rapide. La dent provisoire transisse a donc été préparée au cours d’une rendez-vous ultérieur.
Conclusion
La préservation de l’alvéole est une arme intéressante de notre arsenal thérapeutique, bien que souvent oubliée au profit de techniques plus rapides et immédiates. Dans des situations comme celle-ci, ou il existe un déficit osseux au niveau du site à implanter, il est extrêmement important de respecter les règles de base, les concepts biologiques et le processus de cicatrisation naturelle, pour parvenir à un résultat stable par des moyens prédictibles.
Références
1 Howe MS, Keys W, Richards D. Long-term (10- year) dental implant survival: A systematic review and sensitivity meta- analysis. J Dent. 2019 May;84:9-21.
2 Elian N, Cho SC, Froum S, Smith RB, Tarnow DP. A simplified socket classification and repair technique. Pract Proced Aesthet Dent. 2007 Mar;19(2):99-104; quiz 106.
3 De Risi V, Clementini M, Vittorini G, Mannocci A, De Sanctis M. Alveolar ridge préservation techniques: a systematic review and meta-analysis of histological and histomorphometrical data. Clin Oral Implants Res. 2015 Jan;26(1):50-68. doi: 10.1111/clr.12288. Epub 2013 Nov 1. Review.
4 Spear FM. The use of implants and ovate pontics in the esthetic zone. Compend Contin Educ Dent. 2008 Mar;29(2):72-4, 76 80; quiz 81, 94.
5 Schoenbaum TR. Abutment émergence profile and its effect on peri-implant tissues. Compend Contin Educ Dent. 2015 Jul Aug;36(7):474-9.
Note éditoriale:
Note de la rédaction : Cet article a été initialement publié dans la 17e édition du GC get connected, publiée en 2021 et dans le journal Dental Tribune France mars 2022 VOL. 14, NO. 2+3



 Autriche / Österreich
Autriche / Österreich
 Bosnie Herzégovine / Босна и Херцеговина
Bosnie Herzégovine / Босна и Херцеговина
 Bulgarie / България
Bulgarie / България
 Croatie / Hrvatska
Croatie / Hrvatska
 République tchèque et Slovaquie / Česká republika & Slovensko
République tchèque et Slovaquie / Česká republika & Slovensko
 France / France
France / France
 Allemagne / Deutschland
Allemagne / Deutschland
 Grèce / ΕΛΛΑΔΑ
Grèce / ΕΛΛΑΔΑ
 Hongrie / Hungary
Hongrie / Hungary
 Italie / Italia
Italie / Italia
 Pays-Bas / Nederland
Pays-Bas / Nederland
 Nordique / Nordic
Nordique / Nordic
 Pologne / Polska
Pologne / Polska
 Portugal / Portugal
Portugal / Portugal
 Roumanie & Moldavie / România & Moldova
Roumanie & Moldavie / România & Moldova
 Slovénie / Slovenija
Slovénie / Slovenija
 Serbie et Monténégro / Србија и Црна Гора
Serbie et Monténégro / Србија и Црна Гора
 Espagne / España
Espagne / España
 Suisse / Schweiz
Suisse / Schweiz
 Turquie / Türkiye
Turquie / Türkiye
 Royaume-Uni et Irlande / UK & Ireland
Royaume-Uni et Irlande / UK & Ireland
 International / International
International / International
 Brésil / Brasil
Brésil / Brasil
 Canada / Canada
Canada / Canada
 Amérique latine / Latinoamérica
Amérique latine / Latinoamérica
 États-Unis / USA
États-Unis / USA
 Chine / 中国
Chine / 中国
 Inde / भारत गणराज्य
Inde / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ANASE / ASEAN
ANASE / ASEAN
 Israël / מְדִינַת יִשְׂרָאֵל
Israël / מְדִינַת יִשְׂרָאֵל
 Algérie, Maroc et Tunisie / الجزائر والمغرب وتونس
Algérie, Maroc et Tunisie / الجزائر والمغرب وتونس
 Moyen-Orient / Middle East
Moyen-Orient / Middle East






















































To post a reply please login or register