En tant que professionnel de santé, le chirurgien-dentiste a un rôle majeur à jouer dans le dépistage et la prévention des troubles de l’alimentation. Interface privilégiée avec les différents acteurs de la santé –nutritionniste, généraliste, diététicien, etc.–, il doit collaborer afin de promouvoir les messages de prévention et d’hygiène alimentaire.
C’est un lieu commun de rappeler qu’une alimentation saine et équilibrée est un facteur de santé générale mais aussi de santé bucco-dentaire. Les chirurgiens-dentistes sont souvent les premiers à pouvoir diagnostiquer les signes bucco-dentaires des désordres alimentaires, en particulier la carie, souvent associée à une consommation trop fréquente de glucides. Ils peuvent également observer dans la bouche de leurs patients des érosions dentaires qui sont soit associées à l’ingestion d’aliments ou de boissons acides, soit à des troubles du comportement alimentaire (TCA), soit à un reflux gastro-œsophagien (RGO). Les conséquences parodontales et dentaires de carences vitaminiques ou en sels minéraux doivent également être gardées à l’esprit.
Face à ces signes d’appels, le chirurgien-dentiste doit tout d’abord aider le patient à comprendre et à modifier ses comportements nutritionnels délétères, puis se mettre, lorsque cela est nécessaire (par exemple pour les patients obèses diabétiques, les patients souffrant de Tca, les personnes âgées dénutries, etc.) en contact avec le médecin référent et enfin prévenir les lésions dentaires ou muqueuses par des conseils et/ou des actes appropriés.
Troubles de l’alimentation : conséquences ?
Les troubles de l’alimentation peuvent avoir des répercussions aussi bien au niveau des tissus durs que des tissus mous de la sphère orale. On observe ces répercussions à trois niveaux bien distincts :
- le déséquilibre de la balance reminéralisation-déminéralisation vers la déminéralisation. En dessous d’un pH buccal de 5,5 et quelle que soit l’origine de l’acidité (bactéries cariogènes, boissons acides, etc.) l’émail subit une déminéralisation. Plus la durée de l’acidité persiste plus la perte de substance sera importante ;
- le déséquilibre de la flore buccale commensale vers une flore à tendance pathogène ;
- l’apparition de désordres en profondeur des tissus mous.
En terme de pathologie, ces troubles de l’alimentation se traduisent donc par une susceptibilité accrue à la carie, à l’érosion dentaire et aux maladies parodontales et/ou aux troubles muqueux.
La carie
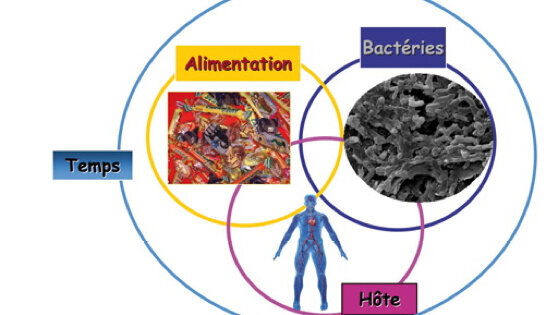
La carie est une maladie infectieuse multifactorielle dont l’apparition résulte d’un déséquilibre entre les facteurs bactériens, hôte, alimentation et temps (voir photo d’illustration). Concernant l’alimentation, deux notions principales sont à prendre en compte : les aliments cariogènes et l’apport en fluor. Les aliments cariogènes sont à analyser en termes de qualité, quantité et fréquence. Juger de la qualité des aliments, en terme de maladie carieuse, revient à peser leur pouvoir cariogène versus leur intérêt nutritionnel. L’aliment au pouvoir cariogène le plus élevé est le saccharose, suivi de près par les différents sucres simples (glucose, fructose, lactose), car il est directement métabolisable par les bactéries cariogènes. Son intérêt nutritionnel est par contre quasi nul. Pour les sucres complexes (par exemple l’amidon), la balance penche à l’inverse du côté de leur intérêt nutritionnel. Les protéines et les lipides n’ont eux aucun pouvoir cariogène, mais un effet neutre, voire même protecteur pour certaines protéines (comme la caséine du lait par exemple). Pour le lait et les fruits et légumes dans lesquels on trouve des sucres simples, l’effet cariogène existe, mais il ne prévaut pas sur les qualités nutritionnelles de ces produits sauf dans des cas particuliers de consommation excessive ou prolongée (exemple le biberon de lait du bébé la nuit). La notion de quantité n’est bien sûr pas à appréhender de façon chiffrée comme le ferait un diététicien mais certaines consommations excessives sont facilement repérables par un simple questionnaire alimentaire. Il suffit de demander au patient de noter tout ce qu’il mange sur une durée de trois à quatre jours en incluant un week-end car les habitudes sont souvent différentes entre jours travaillés et fériés.
De même pour la notion de fréquence, le questionnaire alimentaire est un moyen de choix pour mettre en évidence les habitudes délétères comme le café sucré ou la canette de Coca (même light !) à chaque pose, ou les grignotages entre les repas (même s’il ne s’agit que de fruits). Les apports de fluor sont à prendre en compte chez les enfants. Les dernières recommandations de l’Afssaps (novembre 2008) préconisent un apport maximal de 1 mg/j tous apports confondus (eau, alimentation, supplémentation systémique). Pour donner un ordre d’idée, il faut savoir par exemple que l’eau courante a une concentration en fluor inférieure à 0,3 mg/l chez 85 % des Français. L’eau minérale présente des concentrations beaucoup plus variables allant jusqu’à 5 mg/l de fluor (or la mention eau fluorée n’est obligatoire qu’à partir de 1 mg/l). Dans les aliments pourvoyeurs en fluor, il faut citer principalement les poissons de mer, qui apportent de 1 à 3 mg de fluor pour 100 g, et le thé qui apporte de 0,5 à 1,5 mg/l de fluor.
La prescription de fluor systémique conseillée chez les enfants à risque carieux élevé est de 0,05 mg/kg/j en respectant le plafond de 1 mg/j tous apports confondus.
L’érosion
L’érosion est une composante de l’usure dentaire qui se définit par une perte progressive des tissus durs causée par un processus chimique qui ne fait pas intervenir l’action de bactéries. L’érosion dentaire peut avoir une origine intrinsèque ou extrinsèque. Des troubles de l’alimentation peuvent intervenir à ces deux niveaux dans le processus érosif : d’un côté les apports excessifs d’acides exogènes, notamment par des boissons acides types sodas mais également jus de fruits et vin ; de l’autre les troubles du comportement alimentaire type anorexie-boulimie ou mérycisme (régurgitations et re-mastication des aliments pendant plusieurs cycles). De la même façon que pour le risque carieux, c’est la quantité et la périodicité des apports acides qu’il faut prendre en compte face à un risque érosif. Face à des phénomènes d’érosion, le chirurgien-dentiste doit conseiller à son patient tout d’abord de limiter les apports acides quand il s’agit d’apports exogènes, de se rincer la bouche avec un verre d’eau après chaque attaque acide ou d’effectuer des bains de bouche au bicarbonate de soude et enfin d’attendre au moins une heure avant de se brosser les dents après une attaque car un brossage trop précoce ajoute une attaque mécanique sur un émail déjà désorganisé, même en présence de fluor. Lorsque le praticien suspecte un trouble du comportent alimentaire, il doit prendre contact avec le médecin traitant. Son rôle dans la revalorisation de l’image du soi chez ces patients dont la bouche (et ce qui la suit) est le siège physique de la pathologie est majeur.
Maladie parodontale et troubles muqueux
Les déficits vitaminiques, bien que rares, doivent être suspectés face à des tableaux atypique : kératoses et ulcérations sont rencontrées dans les déficits en vitamine A ; gingivite hyperplasique, cheilite, perlèche, voire glossite dépapillante sont visibles dans les cas de déficit en vitamine B ; enfin, le scorbut (déficit en vitamine C) avec sa gingivite hyperplasique hémorragique. Plus fréquents, les déficits en sels minéraux et notamment, chez les femmes, l’anémie ferriprive dont le premier signe est une pâleur généralisée des muqueuses. Lorsque l’anémie s’installe dans la durée, elle peut entraîner l’apparition d’une chéilite et d’ulcérations. L’obésité, si elle n’a pas de lien avec la carie augmente par contre de façon significative le risque de maladie parodontale.
La prise en charge de patients obèses, pour être efficace, doit être transversale (médecin traitant, nutritionniste, chirurgien psychologue, etc.) et le chirurgien-dentiste y a toute sa place. Par ses actes de prévention et de soins, il redonne au patient non seulement une qualité de vie mais surtout une estime de soi. Il se situe à l’interface avec les différents professionnels de santé avec lesquels il doit collaborer afin de promouvoir les messages de prévention et d’hygiène alimentaire.
« Docteur, j'étais bien temps que j'avais mes brackets mais, maintenant, j'ai mal aux articulations ». Dans tous les cabinets ...
SUCY EN BRIE, France : Un sourire confiant peut transformer les interactions personnelles et professionnelles. Pour de nombreux patients, des traitements ...
GREIFSWALD, Allemagne : Des chercheurs allemands ont découvert que les personnes souffrant de dépression et d'anxiété ont un ...
BALTIMORE, États-Unis : Des données de plus en plus nombreuses suggèrent que le microbiome buccal pourrait influencer le développement de cancers ...
Nous savons que la place de l’assistante dentaire est fondamentale dans notre pratique quotidienne, pour des raisons de gestion de tâches chronophages ...
RIYADH, Arabie saoudite : Tous les chirurgiens-dentistes sont amenés un jour ou l’autre à traiter un patient souffrant d’une forme de trouble mental ...
Le préjugé est un aspect intrinsèque de la cognition humaine, et les professionnels de santé — y compris ceux du secteur dentaire — n’en sont pas ...
Lorsqu’il est question des dernières innovations en implantologie dentaire, l’un des sujets les plus fréquemment abordés, concerne les technologies ...
LONDRES, Royaume-Uni : Des facteurs tels que le métabolisme du glucose, la nutrition, le stress oxydatif et le vieillissement déterminent la progression ...
Le Dr Mitra Derakhshan travaille avec Align Technology depuis 2000 et occupe le poste de vice-présidente de Global Clinical. Elle est experte clinique dans...
Webinaire en direct
mer. le 3 juin 2026
à 19h00 (CET) Paris
Webinaire en direct
jeu. le 4 juin 2026
à 20h00 (CET) Paris
Webinaire en direct
lun. le 8 juin 2026
à 18h00 (CET) Paris
Webinaire en direct
lun. le 8 juin 2026
à 19h00 (CET) Paris
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans
Webinaire en direct
lun. le 8 juin 2026
à 20h00 (CET) Paris
Webinaire en direct
mer. le 10 juin 2026
à 17h00 (CET) Paris
Webinaire en direct
mer. le 10 juin 2026
à 20h00 (CET) Paris
Nacho Fernández-Baca DDS, MSc



 Autriche / Österreich
Autriche / Österreich
 Bosnie Herzégovine / Босна и Херцеговина
Bosnie Herzégovine / Босна и Херцеговина
 Bulgarie / България
Bulgarie / България
 Croatie / Hrvatska
Croatie / Hrvatska
 République tchèque et Slovaquie / Česká republika & Slovensko
République tchèque et Slovaquie / Česká republika & Slovensko
 France / France
France / France
 Allemagne / Deutschland
Allemagne / Deutschland
 Grèce / ΕΛΛΑΔΑ
Grèce / ΕΛΛΑΔΑ
 Hongrie / Hungary
Hongrie / Hungary
 Italie / Italia
Italie / Italia
 Pays-Bas / Nederland
Pays-Bas / Nederland
 Nordique / Nordic
Nordique / Nordic
 Pologne / Polska
Pologne / Polska
 Portugal / Portugal
Portugal / Portugal
 Roumanie & Moldavie / România & Moldova
Roumanie & Moldavie / România & Moldova
 Slovénie / Slovenija
Slovénie / Slovenija
 Serbie et Monténégro / Србија и Црна Гора
Serbie et Monténégro / Србија и Црна Гора
 Espagne / España
Espagne / España
 Suisse / Schweiz
Suisse / Schweiz
 Turquie / Türkiye
Turquie / Türkiye
 Royaume-Uni et Irlande / UK & Ireland
Royaume-Uni et Irlande / UK & Ireland
 International / International
International / International
 Brésil / Brasil
Brésil / Brasil
 Canada / Canada
Canada / Canada
 Amérique latine / Latinoamérica
Amérique latine / Latinoamérica
 États-Unis / USA
États-Unis / USA
 Chine / 中国
Chine / 中国
 Inde / भारत गणराज्य
Inde / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ANASE / ASEAN
ANASE / ASEAN
 Israël / מְדִינַת יִשְׂרָאֵל
Israël / מְדִינַת יִשְׂרָאֵל
 Algérie, Maroc et Tunisie / الجزائر والمغرب وتونس
Algérie, Maroc et Tunisie / الجزائر والمغرب وتونس
 Moyen-Orient / Middle East
Moyen-Orient / Middle East


















































To post a reply please login or register