La résection d’une racine est une option de traitement pour les molaires présentant une atteinte avancée de la furcation. Une étude de Derks et al. a montré une probabilité de survie des molaires inférieures de près de 80 % après une résection radiculaire, même deux ans après le traitement.
En octobre 1998, un homme de 39 ans s’est présenté au cabinet en raison d’une sensibilité gingivale dans le quadrant mandibulaire droit. Une perte osseuse importante a été notée au niveau de la région interproximale des dents 47 et 46 ; toutefois, l’état parodontal général se situait dans les limites de la normale.
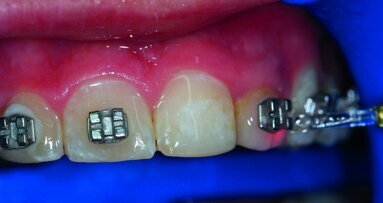
Le test de sensibilité pulpaire des dents du quadrant mandibulaire droit a révélé une nécrose pulpaire de la dent 46 (Fig. A). Il a été expliqué au patient que l’issue du traitement des lésions parodontales et endodontiques était en général défavorable et que la réussite dépendait de l’ampleur de la perte osseuse, de la longueur du tronc radiculaire, du degré de séparation des racines, de la courbure de la racine à réséquer, de la capacité à éliminer le défaut osseux, de l’état pulpaire, du traitement requis pour la restauration et des mesures adoptées pour l’hygiène bucco-dentaire.
Avec l’accord du patient, la racine distale de la dent 46 a été réséquée tout en préservant la partie de la couronne sus-jacente (Fig. B). Quelque temps après la résection, le chirurgien-dentiste qui nous avait adressé le patient a complété le traitement des dents 47 et 46 par la pose d’une contention constituée de composite et de fibres renforcées Ribbond.
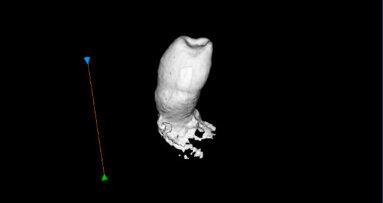
Vingt-deux ans après le traitement initial, la régénération osseuse et la reconstitution de l’os cortical dans la région de la furcation étaient visibles entre les dents 47 et 46 (Fig. C).
Les progrès réalisés dans les stratégies de rétention des dents compromises, associés à une meilleure compréhension des facteurs de risque liés aux implants dentaires, encouragent à une réévaluation des avantages offerts par l’extraction d’une dent en cas de pronostic incertain ou de valeur stratégique limitée.9 Avec les traitements d’augmentation des tissus durs et mous, les techniques par fibrine riche en plaquettes, ou par lambeaux et sutures minimalement invasives effectuées sous microscope opératoire dont nous disposons, il est insensé de sacrifier une dent pour un implant alors que cette respectable option de traitement que représente la résection radiculaire offre un pronostic et des taux de réussite favorables.10
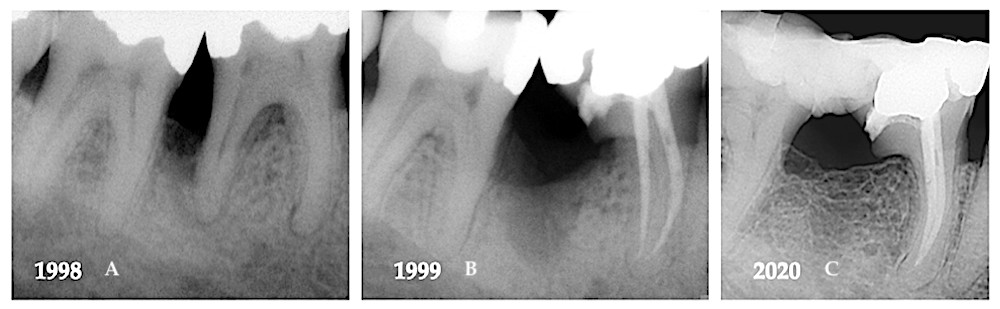
Cas 2 – Fig. A : Une perte osseuse entre les dents 47 et 46 ainsi qu’une perte des desmodontes autour de la région apicale des racines mésiales et distales étaient toutes deux visibles. Fig. B : Après la résection de la racine distale, le degré de perte osseuse semblait avoir augmenté. Fig. C : Un suivi à 22 ans a montré une régénération de l’os interproximal perdu et la reconstitution de l’os cortical de la crête alvéolaire.



 Autriche / Österreich
Autriche / Österreich
 Bosnie Herzégovine / Босна и Херцеговина
Bosnie Herzégovine / Босна и Херцеговина
 Bulgarie / България
Bulgarie / България
 Croatie / Hrvatska
Croatie / Hrvatska
 République tchèque et Slovaquie / Česká republika & Slovensko
République tchèque et Slovaquie / Česká republika & Slovensko
 France / France
France / France
 Allemagne / Deutschland
Allemagne / Deutschland
 Grèce / ΕΛΛΑΔΑ
Grèce / ΕΛΛΑΔΑ
 Hongrie / Hungary
Hongrie / Hungary
 Italie / Italia
Italie / Italia
 Pays-Bas / Nederland
Pays-Bas / Nederland
 Nordique / Nordic
Nordique / Nordic
 Pologne / Polska
Pologne / Polska
 Portugal / Portugal
Portugal / Portugal
 Roumanie & Moldavie / România & Moldova
Roumanie & Moldavie / România & Moldova
 Slovénie / Slovenija
Slovénie / Slovenija
 Serbie et Monténégro / Србија и Црна Гора
Serbie et Monténégro / Србија и Црна Гора
 Espagne / España
Espagne / España
 Suisse / Schweiz
Suisse / Schweiz
 Turquie / Türkiye
Turquie / Türkiye
 Royaume-Uni et Irlande / UK & Ireland
Royaume-Uni et Irlande / UK & Ireland
 International / International
International / International
 Brésil / Brasil
Brésil / Brasil
 Canada / Canada
Canada / Canada
 Amérique latine / Latinoamérica
Amérique latine / Latinoamérica
 États-Unis / USA
États-Unis / USA
 Chine / 中国
Chine / 中国
 Inde / भारत गणराज्य
Inde / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ANASE / ASEAN
ANASE / ASEAN
 Israël / מְדִינַת יִשְׂרָאֵל
Israël / מְדִינַת יִשְׂרָאֵל
 Algérie, Maroc et Tunisie / الجزائر والمغرب وتونس
Algérie, Maroc et Tunisie / الجزائر والمغرب وتونس
 Moyen-Orient / Middle East
Moyen-Orient / Middle East
























































To post a reply please login or register